裂隙灯显微镜检查法
裂隙灯显微镜检查法
裂隙灯显微镜检查是眼科临床检查中最重要的方法之一,它是利用强而集中的光源,配合可以变倍的双目显微镜,用以详细观察外眼及眼球内部组织的形态,特别是利用它特有的裂隙光带及其它附件装置,可以详细检查屈光间质的不同层次及其微小病变,以至全部眼底包括睫状体表面情况,发挥了普通放大镜和眼底镜所不能比拟的优越性能。
裂隙光带的宽窄及长短可任意调节,显微镜的放大倍率通常是10~25倍,裂隙灯臂和显微镜臂之间的夹角可随意变换,以适合各种不同检查方法的需要。裂隙灯显微镜检查最好在有微弱光线的暗室内进行,但在检查房水闪光或观察玻璃体时,则要求被照射部位与周围的黑暗背景有明显的对比,暗室应完全黑暗,和检查者处于充分的暗适应状态。为了避免不必要的和长时间的强光照射,除检查前将光线照在闭合的眼睑上进行焦点调整外,还应尽量缩短检查时间。

照相裂隙灯显微镜
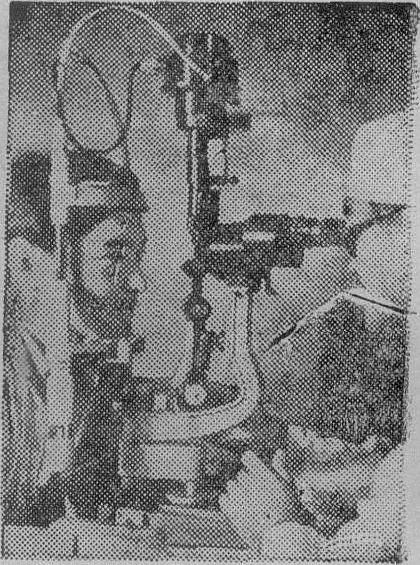
裂隙灯显微镜检查法
检查方法 按照明光线焦点和显微镜焦点所在部位的不同,可将检查方法主要分为六种:
弥散光线照射法 用宽光非焦点部分,投射在较大的面积上,用较低放大倍率进行观察,借助于双目显微镜,可以得到立体形象。对结膜、角膜、巩膜、虹膜、晶体的前后面可作粗略而全面观察。
直接焦点照射法 为一切裂隙灯显微镜检查法的基础。此法系将光线的焦点和显微镜的焦点调节在一起进行观察。光线的焦点与眼接触后,其光学效果取决于被光线照射的组织的透明度。如焦点落在不透明的组织(如巩膜和虹膜)上,则虽有小部分光线被弥散和吸收,大部分光线被反射,而得到一光亮而整齐的照射区。但如焦点光线通过眼的透明间质(如角膜和晶体)时,由于组织内部结构的光学不均匀性,使光线发生反射,而在角膜或晶体上形成乳白色的光学平行六面体。照射时一般可用1mm宽的裂隙光,镜与灯的角度以45°为宜。当光线通过角膜时,在角膜上形成一个光学平行六面体,其前后两面稍呈弧形,即角膜的前面和后面。面的宽窄由裂隙光线的宽窄度所决定。光学平行六面体两侧壁表示角膜厚度,不因光线裂隙的宽窄而改变,但可随光线投射角度的不同而变化。投射角小时则变窄,大时则变宽。如用极窄的裂隙光,则在眼屈光间质上形成薄的光学切面。做角膜光学切面最好用70°的投射角,以利于确定病变的位置。以圆形小孔代替裂隙发出的是圆锥光线,当照射到前房中时,最轻微的房水混浊也可被查出,同时也可见到房水中浮游的微粒。
在用直接焦点照射法时,在光学平行六面体或光学切面前面的物体,如粘液、小异物、角膜翳及血管等都可以在其后面上出现投影,甚至空气泡和水泡等透明物体亦可因其折射光线的作用,而形成投影,切不可将这些投影与病变相混淆。角膜上的水泡或薄翳,还可使光学切面发生扭曲现象。在角膜弯度或厚度发生局限性改变时,通过该处观察晶体的光学切面,也表现扭曲,切不可把这种现象误作病变。
后映照射法 是借助于后部组织反射的光线来检查眼前部组织,主要应用于透明组织的检查。检查时,将光线投照在被查组织后方的不透明组织或反光面上,而将显微镜的焦点调整在被观察的组织上。如检查角膜,则须将光线的焦点照射于虹膜上或有白内障改变的晶体上。如需观察晶体前部,须将光线焦点照射在晶体后囊上,或利用从眼底返出的光线。应用本检查法最易显示上皮水肿、极淡的瘢痕及纤细的血管、晶体细小空泡、虹膜萎缩和发育不全等病变。检查时病变随背景反光颜色的不同而显示出不同的色泽。如角膜上皮水肿、小泡,当以虹膜为反光屏时,呈棕色;晶体小泡,当以晶体后囊为反光屏时,呈蓝灰色,而以眼底为背景时,则呈黄红色。
镜面反光照射法 利用光线照射在角膜或晶体表面上形成的镜面反光区,借该区亮度的增强而检查该处的组织。镜面反光区的形成是由于角膜和晶体的前后面都是较规则的反光面,当光线的投射角与反射角相等时,即出现光亮夺目的镜面反光区。在检查眼底时要避免这种刺眼的强光,而在裂隙灯显微镜检查时,则可利用这种光学特性检查角膜和晶体的前后面,以查见角膜表面泪液膜上的脱落细胞,角膜内皮的镶嵌图案,晶体前囊和后囊的鲛鱼皮样花纹。角膜内皮镜就是利用这一原理制成的。
角膜缘分光照射法 将光线的焦点照射在角膜缘上,由于光线通过角膜时被分散和屈折,在全部角膜缘形成一环形光晕,而以对侧角膜缘处为最浓。正常角膜除此光晕及由巩膜突形成的一环形阴影外,角膜本身将一无所见。如角膜等处发生极淡的混浊,则在该处出现灰白色的不透明体。
间接照射法 把照射光线的焦点调整到所要观察处旁边的半透明组织上(如萎缩的虹膜和角膜斑翳等),照射光线在组织内发生分散、屈折和反射。在被照射处附近若有不透光物体时,便可显示出来。用此法时最好使投射光线与观察轴所成的角度变大,以利于内部光线的折射与弥散,同时移动光线将更有助于观察。
临床上上述各种检查方法常是互相连续合并应用,故初学者不要将这些方法割裂开来,熟练以后就自然地将各种方法融会贯通起来。
常用附件 现代的裂隙灯显微镜常备有照相机可供拍片之用,并备有一些专用附件以增加裂隙灯显微镜的应用范围。常用的附件为:
(1) 前置镜: 又称Hruby镜,为--58.6D的平凹透镜,用以抵消眼的总屈光率(为+58.64D),使用时将前置镜放在被检眼的近角膜表面处,检者通过双目显微镜可看清被检眼30°范围内的玻璃体后部及眼底。
(2) 眼底检查接触镜: 呈截头圆锥形,和角膜接触的凹面弧的曲率半径为7.4mm,使用前应先滴用表面麻醉剂,将接触镜放在角膜上,镜与角膜之间需有甲基纤维素或生理盐水作填充。用接触镜所看到的玻璃体后部和眼底的范围要比前置镜大而清晰。
(3) 三面镜: 又名三面接触镜。有三个反射面,此镜的中央部分(a)可供检查黄斑部周围30°以内的眼底,三个反射镜面的倾斜度各不相同,镜面(b)与前方平面成75°倾角,可供检查30°至赤道部的眼底;镜面(c)成67°倾角,可供检查赤道至周边部的眼底;镜面(d)成59°倾角,可供检查前房角和锯齿缘。放置方法同眼底检查接触镜。三面镜中看到的眼底是代表对侧的部位,例如镜面在上方,看到的是下方眼底,但左右的关系不变;如镜面在右侧,看到的是左侧眼底,其上下关系不变。如将三面镜顺序旋转,则可看到眼底全部。三面镜检查是观察周边部眼底最好的附件,可以鉴别眼底周边部的出血,囊样变性和视网膜裂孔。压陷接触镜是由三面镜和锯齿缘部巩膜压迫器联合构成,主要使用59°的镜面,利用压迫器在锯齿缘附近向眼球中心压迫,使眼球壁向内突起,可以在瞳孔极度扩大的情况下检查眼底锯齿缘附近的视网膜、锯齿缘、睫状体和玻璃体基础部。
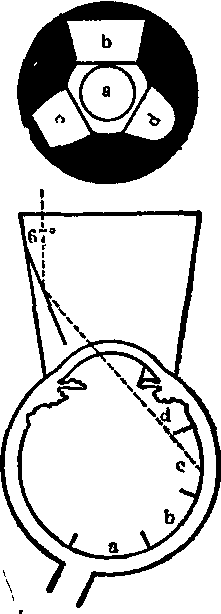
三面接触镜
裂隙灯显微镜眼部检查 裂隙灯显微镜检查眼部各组织时,最大的特点是对透明组织作了一个光学切面,使各层次间的结构能清楚地显露出来,例如在检查正常角膜时,自外向内的不同层次表现得极为清晰。
❶最表层是泪液膜,可用荧光素染成鲜艳的绿色;用镜面反光直接焦点宽光照射,可看到泪液膜表面呈彩色波纹状形象,如油滴在水面上一样,但常粘有脱落的上皮细胞。
❷上皮层在光学切面上呈透明的空间,位于泪液膜的线条之下。用后映照法,在角膜缘血管网之内侧可见到细小的水滴,即角膜上皮生理露珠。
❸前弹力层在角膜上皮下呈均匀一致的亮带,与其下面的角膜基质层没有明显的界限。
❹角膜基质层呈均匀一致的淡灰色透明体,通过板层的镜面反光,隐约显示出花纹结构。在其中层和前1/3处,可看见纤细发亮的角膜神经,呈二叉分支放射状走行。
❺后弹力层和角膜内皮层在光学切面上不能分开,用镜面反光照射法检查,可见角膜内皮细胞呈金黄色六角形的镶嵌花纹,在角膜边缘部分常有增厚的圆形突起,在镜面反光下呈黑色的孔状,即后弹力层疣。正常角膜的光学切面前后的弯曲度是一致的,光学切面的厚度各处也是一致的,角膜前面由上皮和前弹力层带形成的条带,要比其后面由后弹力层和内皮层形成的条带亮些,没有新生血管和角膜混浊。
用直接焦点照射法检查时,晶体出现明暗相间的条带,称为不衔接带,用窄光检查更为清楚。晶体厚约4~5mm,所以不能同时看清它的全厚。不衔接带的形成是由于晶体的发育过程及其光学的特性所决定的,可以此来辨认晶体皮质和晶体核。晶体光学切面上最内部的黑暗空间是胚胎核, 在前丫缝与后
 缝之间的是胎儿核,成人核带以内是成人核,成人核带以外是晶体皮质。若晶体有混浊时,可以根据混浊所在的部位来确定发生的时期和性质。在成人的皮质中常有少数散在的细小白点是属于正常的。胎儿核和晶体囊在生前即已发育好,此处的混浊多可被推定为先天性的。晶体前囊上的残余瞳孔膜的丝状物、星状色素、后囊中央微偏鼻侧处附着有螺旋形丝状物,在其附近常有飘浮的玻璃状小体,丝状物颞侧的后囊上,常有弓形线,在弓形线包绕的范围内晶体后囊上可呈现浅淡的白色盘状混浊,这些都是胎生的痕迹。用镜面反光照射法可以观察到晶体前囊和后囊的花纹和成人核表面的花纹。成人核表面的浮雕状花纹大多数呈放射状或沟状,反光很强,不要误认为白内障。用此法还可以观察晶体囊上的沉淀物、混浊、凹陷、突起和皱摺。用间接照射法极易显示晶体的空泡和混浊。后映照法对检查晶体细微的变化,如空泡或后囊下的轮辐状混浊以及前囊上因成形性虹膜睫状体炎所遗留的血管,最为适用。在晶体异位或虹膜缺损时,用直接焦点和镜面反光照射法,可以查见晶体悬韧带,它由发丝样的线条组成,有如尼龙牙刷毛的束状条,从晶体赤道部走向睫状体。在病理情况下可见断端卷曲,有细小白点或色素沉着。用裂隙灯显微镜检查玻璃体,如果不配用前置镜或接触镜,只能看清晶体后的前1/3。配用前置镜或接触镜后才能看清靠近视网膜的后2/3。如要检查骑跨于锯齿缘的玻璃体基底部,则一定要配用三面镜,并加用巩膜压迫器。
缝之间的是胎儿核,成人核带以内是成人核,成人核带以外是晶体皮质。若晶体有混浊时,可以根据混浊所在的部位来确定发生的时期和性质。在成人的皮质中常有少数散在的细小白点是属于正常的。胎儿核和晶体囊在生前即已发育好,此处的混浊多可被推定为先天性的。晶体前囊上的残余瞳孔膜的丝状物、星状色素、后囊中央微偏鼻侧处附着有螺旋形丝状物,在其附近常有飘浮的玻璃状小体,丝状物颞侧的后囊上,常有弓形线,在弓形线包绕的范围内晶体后囊上可呈现浅淡的白色盘状混浊,这些都是胎生的痕迹。用镜面反光照射法可以观察到晶体前囊和后囊的花纹和成人核表面的花纹。成人核表面的浮雕状花纹大多数呈放射状或沟状,反光很强,不要误认为白内障。用此法还可以观察晶体囊上的沉淀物、混浊、凹陷、突起和皱摺。用间接照射法极易显示晶体的空泡和混浊。后映照法对检查晶体细微的变化,如空泡或后囊下的轮辐状混浊以及前囊上因成形性虹膜睫状体炎所遗留的血管,最为适用。在晶体异位或虹膜缺损时,用直接焦点和镜面反光照射法,可以查见晶体悬韧带,它由发丝样的线条组成,有如尼龙牙刷毛的束状条,从晶体赤道部走向睫状体。在病理情况下可见断端卷曲,有细小白点或色素沉着。用裂隙灯显微镜检查玻璃体,如果不配用前置镜或接触镜,只能看清晶体后的前1/3。配用前置镜或接触镜后才能看清靠近视网膜的后2/3。如要检查骑跨于锯齿缘的玻璃体基底部,则一定要配用三面镜,并加用巩膜压迫器。正常玻璃体前面有一层凝聚的凝胶,称为玻璃体前皮质。玻璃体在光学切面下呈羽片状的网架组织,能随眼动而微微颤动。从晶体中央偏下方有一膜样管向后方伸展,直达视乳头,称为Cloquet管,为初发玻璃体的皱壁,儿童期行径较直,随年龄增大,此管的中部向下悬垂于玻璃体腔内。玻璃体凝胶中的网架组织大部分起源于基底部,小部分起自Cloquet管的皱壁。玻璃体发生液化后即形成一些光学上的空腔,其间充满透明液体,在光学切面下呈黑色。玻璃体与视网膜相接触的部分称为后皮质,正常时互相贴合不留空隙,皮质与视网膜分离后,其间为透明液体充填,称为玻璃体后脱离。由于后皮质与视乳头的边缘以及黄斑部粘连较紧,后脱离的皮质上常可见到环形或梅花形的致密混浊,其位置正好在视乳头之前下方,这也是患者常有飞蚊症诉述的原因。这些液化和脱离可发生在40岁以后的正常眼中,更多见于变性近视眼。上方脱离的玻璃体皮质,当眼球转动和停顿时,能象绸带或绳鞭一样曳然飘动。玻璃体内可有炎性细胞和渗出物积聚,它们常常沉于下方靠近锯齿缘附近。在马蹄形视网膜裂孔的端上,在已撕裂的视网膜裂孔的盖上,都可见到牵引的玻璃体膜(或索)。在陈旧的或作过手术的视网膜脱离眼中,发现玻璃体内有散在分布的褐色颗粒凝聚在飘动度很低的致密玻璃体凝胶中时,称为 “布丁样”萎缩,提示视网膜脱离复位的希望已经很小。
在裂隙灯显微镜下,配合眼底前置镜或接触镜作眼底检查,能得到立体感,细窄裂隙的光学切面,可使视网膜、脉络膜的层次显示得很清楚。因此,在判定视乳头水肿、凹陷,鉴别视网膜囊样变性、层间穿孔、裂孔或出血,视网膜感光层、色素上皮层之间有无积液,隆起的视网膜下有无实质性肿物,也都有特别重要的意义。
☚ 瞳孔检查法 前房角镜检查法 ☛
- 徒手体操是什么意思
- 徒手体操动作方向是什么意思
- 徒手体操基本部位及其动作的名称是什么意思
- 徒手体操教学法是什么意思
- 徒手体操比赛是什么意思
- 徒手体操练习法是什么意思
- 徒手体操编排是什么意思
- 徒手作战是什么意思
- 徒手健美体操是什么意思
- 徒手健美操是什么意思
- 徒手健身与器械健身是什么意思
- 徒手健身运动是什么意思
- 徒手冲浪(不用冲浪板)是什么意思
- 徒手切片是什么意思
- 徒手切片法是什么意思
- 徒手动作是什么意思
- 徒手取皮法是什么意思
- 徒手姿态操是什么意思
- 徒手对练是什么意思
- 徒手或用器械激烈地对打是什么意思
- 徒手或用短兵器搏斗是什么意思
- 徒手打老虎是什么意思
- 徒手抢位是什么意思
- 徒手拿刺猬——不知从哪里下手是什么意思
- 徒手挥拍是什么意思
- 徒手捉刺猬是什么意思
- 徒手搏虎,昔人所嗤是什么意思
- 徒手操是什么意思
- 徒手攻击的防卫:是什么意思
- 徒手教练是什么意思
- 徒手整复是什么意思
- 徒手的武术是什么意思
- 徒手空拳是什么意思
- 徒手突破是什么意思
- 徒手练习是什么意思
- 徒手赤脚摔跤的武术是什么意思
- 徒手起家是什么意思
- 徒手锻炼是什么意思
- 徒手队列动作是什么意思
- 徒手防卫是什么意思
- 徒手防御是什么意思
- 徒托空言是什么意思
- 徒拥虚名是什么意思
- 徒拥高位而不干事是什么意思
- 徒搏是什么意思
- 徒旅是什么意思
- 徒有其名是什么意思
- 徒有其表是什么意思
- 徒有其表而无其实的事物是什么意思
- 徒有其表而无相应的实质是什么意思
- 徒有其表而无真才实学的人是什么意思
- 徒有其表,华而不实是什么意思
- 徒有壁是什么意思
- 徒有形式是什么意思
- 徒有形式而无内容的事物是什么意思
- 徒有形式而无实际作用的规章制度是什么意思
- 徒有清河在,空悲逝水流。是什么意思
- 徒有羡鱼情(打成语一)不可捉摸是什么意思
- 徒有虚名是什么意思
- 徒有虚名、毫无实用价值的东西是什么意思