早产儿zaochan'er
也称未成熟儿。是指胎龄不满37足周(小于259天),器官功能尚未成熟的活产新生儿,不论出生体重多少均算早产儿。早产儿的病死率远较足月儿为高。早产儿的特点:
❶孕周愈小,体重愈轻;
❷皮肤色鲜红,薄而嫩,有的发亮呈水肿样,皮下脂肪少,指甲软;
❸乳腺结节很小或无;
❹男婴睾丸多未降入阴囊内,女婴大阴唇盖不住小阴唇;
❺体温很不稳定,往往随外界温度变化而变化,因此应特别注意保暖,定时测体温,体温低者需要放入培养箱 (暖箱)中;
❻呼吸多不规则,浅而快,甚至出现间歇性呼吸暂停,故应密切观察呼吸的变化;
❼吸吮及吞咽能力差,有的要靠滴管或胃管来喂养,更差者要依靠静脉输液维持营养;
❽肝、肾功能低下,易出现出血、贫血、黄疸;
❾免疫力低下,特别容易感染,这也是造成早产儿病死率高的主要原因之一,预防感染是早产儿护理中重要的环节。
早产儿premature infant
胎龄未足38周的婴儿叫早产儿。早产儿体重较轻、皮下脂肪少、皮肤皱褶多,如老人相、吸吮力差、抵抗力弱、体温不稳定,因此需用早产儿保温箱或加用热水袋保温;精心喂乳,防止感染;同时应加强产妇的保健指导及育儿知识教育,以确保早产儿及早成熟并正常发育。
早产儿
见“医药卫生”中的“早产儿”。
早产儿
胎龄不满37周的活产婴儿。出生体重大部分在2500克及以下,身长在46厘米以下,头围在33厘米以下。各器官生理功能尚不够成熟,呼吸不规则,吮吸、消化功能差,体温不稳定,抵抗力弱,须细心护理,保暖、合理喂养、预防感染,呼吸困难者应吸氧。重视孕妇保健,可减少早产。
早产儿
即“未成熟儿”。
早产儿premature infant
指胎龄在28~37周,体重不足2 500g,身长少于45cm者。由于其生活能力薄弱,死亡率很高。在临产时,尽量少用镇静剂和麻醉剂;子宫口开全后,可做会阴切开,以减少婴儿脑部损伤;并做好新生儿抢救工作。娩出后,应立即断脐,清理呼吸道粘液,给氧,注意保暖,并按早产儿护理。
早产儿
早产儿又称未成熟儿,指出生时胎龄未满37周 (小于260天)的婴儿。早产儿在体格发育上尚未达到足月儿的成熟程度,其出生体重、生理功能与其胎龄基本符合。胎龄越小,则体重越轻,身长越短,成熟度越差,存活率越低,在低出生体重儿中约1/2~1/3为早产儿。
原因 引起早产的原因可来自孕母、胎盘与脐带、胎儿三方面:
孕母方面因素包括
❶病理妊娠如妊娠高血压综合征(孕毒症);
❷生殖道病变如双角子宫、子宫纵隔畸形、子宫颈口松弛、宫颈深度旧撕裂、子宫内膜炎、子宫肌瘤等;
❸慢性疾病如高血压、心脏病、尿路感染、肾脏病、严重贫血及肺结核等,急性传染病如细菌性痢疾、伤寒、肺炎、肝炎、外科手术等;
❹内分泌失调如黄体酮或求偶素不足或不平衡、甲状腺机能亢进、糖尿病等;
❺重体力劳动、负重、挤压、摔跌或精神创伤如过度紧张、惊惧等。
胎盘和脐带因素包括
❶胎盘发育异常如胎盘水肿及梗塞、前置胎盘、胎盘早期剥离等;
❷脐带扭转、打结、畸形、过短、过细等。
胎儿因素包括
❶双胎、多胎为导致早产的常见原因;
❷先天性畸形、有核红细胞增多症(胎儿溶血症)引起胎儿水肿、血红蛋白病等。
生理、病理特点及临床表现:
(1) 外观特点: 呈抑制状态,哭声小,反应及吸吮能力差,身体比例以头面部相对较大,颈及下肢较短。颅骨常重叠。初生时前囟小,后囟及侧囟多未闭(以后前囟稍增大,颅缝分开),头发纤细而卷曲似绒线样。耳轮薄,缺乏软骨、紧贴颞部,耳舟不清楚。皮肤薄嫩、松弛、水肿发亮,前额皱纹深,貌似老人。胎龄越小,胎脂越少,而胎毛越多,以面、肩及背部较多,指甲软、短而不超过指尖,掌跖纹少,足跟光滑。男婴睾丸多未降至阴囊,阴囊皱襞少; 女婴大阴唇不掩盖小阴唇。胎龄越小,这些特点越显著。
(2) 解剖生理特点: 体温调节: 体温调节功能差,表现为体温升降不定。初生时基础代谢低; 肌肉活动力弱而使分解代谢降低,棕色脂肪产热不足,皮下脂肪少和体表面积相对大而易散热,故一般早产儿体温较低。如在寒冷环境中更易发生硬肿症,在高温环境中,由于汗腺发育不全,对已升高的体温不易通过调节蒸发而下降,则表现为发热。
呼吸系统: 呼吸功能差,呼吸快而浅,节律不均,常有呼吸暂停(呼吸10~15秒后停止呼吸6~7秒),哭无力,因肺扩张受到限制而易出现紫绀。紫绀尚因红细胞内碳酸酐酶少,由碳酸分解为CO2较少,致呼吸中枢少受刺激。肺泡数量少,呼吸道粘膜上皮细胞呈扁平立方形,毛细血管与肺泡之间距离较大,故气体交换效率降低、呼吸肌发育不全,肋骨活动度差,吸气无力,肺残气量低,肺顺应性差,故易发生肺膨胀不全症。肺泡表面活性物质少,肺泡壁粘着力大,故易产生肺透明膜病。咳嗽反射较弱,故气管、支气管的粘液不易咳出,因此容易引起呼吸道梗阻,发生肺不张或吸入性肺炎。
循环系统: 心脏相对大,心音钝,心力弱,心律常不齐,血压偏低,脉压小。微循环血流易瘀滞,毛细血管较脆弱,遇缺氧、酸中毒、感染或轻微外伤时,容易出血。胎龄越小,越易出现浮肿、充血。有时在仰卧或侧卧位时,甚至在抱起、坐、立位时可出现下部皮肤发红充血,而上部皮色发白,红白之间界线分明的现象,可能由于微循环瘀滞及重力作用所致。早产儿缺乏儿茶酚-邻-甲基转化酶,交感神经易为过多的肾上腺素所兴奋,使周围小动脉收缩,静脉压增高,可导致心力衰竭。
消化系统: 体重越低,吸吮能力越差。吞咽反射弱。贲门括约肌较松弛,胃容量小,易发生溢乳、呕吐、呛咳。除淀粉酶外,各消化酶的分泌功能于胎儿早期已发育成熟,故早产儿消化能力大致类似成熟儿.此外,对蛋白质的需要量较高,对脂肪吸收能力较差,尤其对饱和脂肪酸吸收力差,影响脂溶性维生素的吸收。
造血系统: 早产儿周围血红细胞数及血红蛋白在生后不久即迅速下降,胎龄越小,红细胞及血红蛋白降低越早,有核红细胞在周围血象中出现时间亦越长,逐渐出现贫血。部分早产儿尚因缺乏维生素E,红细胞膜上不饱和脂酸易被过氧化作用成过氧化脂质而损害红细胞膜,引起溶血。白细胞吞噬能力比足月儿弱,血内各种球蛋白值均低,免疫球蛋白量少,胎龄越小,IgG含量越低,IgM及IgA出生时几乎测不出。因此早产儿易得消化道、呼吸道等感染性疾病,且易发展成败血症。早产儿血小板值亦比足月儿低。
肝脏功能: 由于早产儿肝内葡萄糖醛酸转移酶明显不足,出生后酶的发育也慢,故生理性黄疸持续时间较长,程度亦较重。另外肝脏发育不成熟,肝功能不全,肝储存维生素K较少,同时第Ⅱ、Ⅶ、Ⅸ、Ⅹ等因子较成熟儿低,故凝血机制不健全,容易出血。肝脏中铁及维生素D的储存量较少,故早产儿易患贫血及佝偻病等营养缺乏症。又因肝糖原转化成血糖的功能低,饥饿时容易因血糖过低而发生休克。另外,因肝合成蛋白质的功能不足,若饮食中蛋白质供应不足,可因血浆蛋白低下而形成水肿,且易得感染性疾病及增加核黄疸的危险性。
肾脏功能: 肾功能较足月儿差,肾小球滤过率低,尿素、氯、钾、磷的清除率较低。抗利尿激素缺乏,肾小管远端水分回吸收减少,尿浓缩能力较差,故早产儿体重易下降,感染、呕吐、腹泻和环境温度改变时,易发生酸碱平衡失调,也易引起水肿和酸中毒。
神经系统: 胎儿脑重占体重的比例,24周为13%,40周为12%,成人仅占2%。妊娠中期神经系统发育最快。神经系统机能发育与胎龄关系较大,与体重关系相对较小。胎龄越小,各种神经反射,如吞咽、吸吮、觅食、对光、眨眼等反射越弱,长期似睡非睡,刺激后才张眼并四肢稍有活动,肌张力低,四肢呈伸直位,拥抱反射反应为不完全(二臂伸张而不合拢)。出生后即行神经系统检查,可作为估计胎龄的依据。在脑的发育中,小脑速度最快,故最易受到胎内生长障碍的影响。推测胎内严重生长障碍可能为小儿动作笨拙的原因。
肾上腺皮质: 胎儿肾上腺皮质组织学上和功能上均与成人不同,出生时胎儿带占皮质80%,成人带占20%,出生后不论胎龄如何,胎儿带开始迅速退化,成人带在1~5周内增加到50%。早产儿的肾上腺皮质较同胎龄的胎儿重,有些原因不明的早产儿常有肾上腺肥大和增生。
新生儿的应激反应主要与成人带功能有关,早产儿应激反应与正常足月儿能力相似,而足月小样儿由于胎盘功能不全,肾上腺皮质功能低下,故应激反应不如体重相同的早产儿。
生长发育特点: 在合理的喂养及护理条件下,早产儿的生长发育较快,在生理性体重下降恢复后,生长发育速度从生后第三周开始迅速增加,第二个月最快,第三个月次之,以后逐渐转慢,生后三个月已为出生体重的2倍,五个月时可为出生体重的3倍,一岁时可为初生的5~7倍。在良好条件下,早产儿的发育也较快,一般至一岁时,早产儿的神经精神发育已可赶上足月儿。
处理 (1)护理:早产儿护理因出生体重及生活能力的差异而有所不同。体重在2000g以上者,尚能迅速适应外界环境变化,死亡率较低; 体重低于2000g,尤其低于1500g的早产儿,更应特殊护理。要求护理人员有高度责任感,工作细致、耐心,并应挑选有丰富专门知识及经验的专业人员担任。
一般护理: 当早产儿娩出前,应使产房室温提高,并备好温暖的接生台和保暖包,并通知婴儿室预先给暖箱加温。当娩出建立自主呼吸后送婴儿室或暖箱内,每4~6小时测体温一次,应保持恒定的体温,每日最高与最低温度之差不能超过1℃。体温高于37.5℃或低于36.5℃时需每4小时测温一次。每日固定时间(哺乳前)称体重。早产儿成熟度越差,对护理操作越重、越多,越易产生疲倦和加速能量消耗,加重心脏负担,并可出现呕吐、出血等;因而处理操作要减少到最小限度,避免刺激,尤以出生后一周内的婴儿。
保持环境温度恒定,未成熟儿室的室温应保持在25~27℃,湿度保持在55~65%。不同体重小儿所需的温度和湿度要求各异(见下表)。
不同体重早产儿所需的温度和湿度表
| 体重(g) | 温度(℃) | 湿度(%) |
| ~1000 ~1500 ~1800 ~2500 | 37 33 32~30 27~25 | 70 70 65 60 |
早产儿最适宜的环境为箱温30~37℃; 保持皮肤温度和空气温度差在1.5℃以内;腹部皮肤温度为36℃,上述情况氧耗最少。
(2) 氧的供给: 早产儿一般不宜持续给氧,有呼吸困难或青紫时应给氧,以能解除症状为度。喂哺时有青紫者,可在喂养前后给氧数分钟。输氧浓度不超过40%,速度不宜过快,时间不能过长,以免发生氧中毒。
(3) 喂养: 代谢和营养特点: 早产儿动作少,能量需要少,但基础代谢率高,生长发育快,故需能量相对较多,并随日龄而增加。早产儿与足月儿能量分配差异见表。
早产儿与足月儿热能分配(kcal/kg)
| 热能分配 | 早产儿 | 足月儿 |
| 基础代谢 特殊动力作用 生长发育 动 作 排 泄 | 60 10 30 0 20 | 55 10~15 15~20 15~20 10 |
早产儿生后最初几天能量、水及电解质的需要量较少。开始仅需每日20~30kcal/kg,蛋白质每日1.0~1.5g/kg,液体量每日60~80ml/kg。以后逐渐增加至热能每日120~140kcal/kg,不用人乳喂养者蛋白质每日2.5~4.0g/kg,液体量每日150ml/kg,但应酌情加减。早产儿对蛋白质需要量相对较多。近年来应用人乳化牛乳 (40%酪蛋白,60%乳清蛋白),每日供应蛋白质2.25~2.75g/kg,可满足生长的需要,蛋白质过多可致血尿素 氮、血氨增高,增加肾脏负担。人乳喂养者,蛋白质供应量可减少(2.0g/kg)。早产儿对脂肪吸收的耐受性稍差。总之营养需要以生长速度稳定于每日增加体重25~30g为合适。早产儿体内矿物质相对少,而水分相对多,胎龄7~8月的早产儿体液占体重的82~83%。早产儿生后初几天对水耐受性差,如处理不当易出现水分过多或脱水、 酸碱失衡及电解质紊乱。 早产儿每日需水量视生后日龄而定,从每日30~60ml/kg开始,渐增至生后一周为120~150ml/kg,出生体重愈低,水分需要量愈多。
喂养开始时间: 早期喂养可使早产儿出生后较少发生低糖血症,使生后胆红素上升值相对减少,蛋白质分解代谢和酮尿症减少,生理性体重下降时间缩短,程度减轻。近年随母乳研究的进展,早期喂养已受到注意。一般在出生后6~12小时开始喂糖水,24小时开始喂乳。体重过低或一般情况较弱者,可适当推迟,但宜静脉补给营养。
摄入量计算: 母乳喂养者,无法计算量,必要时可在喂哺前后测体重以估计摄入量。奶量主要根据其接受能力而不同,如1500g婴儿,开始给4ml,如接受良好,每次增加2ml,每天最多增加16ml,数日后根据食欲及消化能力情况,每日每次增加2~4ml,但每日总液量不超过婴儿体重的1/5。早产儿摄入量计算公式如下:
最初10天内每日哺奶量(ml)=(婴儿出生实足天数+10)×体重(g)/100,10天后奶量计算法: 每日哺乳量=1/5~1/4体重。或按上海第一妇婴保健院早产儿奶量计算(见下表)。
早产儿奶量计算表
| 生后天数 | 每天摄入量(ml/kg) |
| 1 2 3 4 5 6 7 8 9 10天以上 | 0 40 80 120 150 160 170 180 190 200 |
简单算法,开奶后的初3天,每天每公斤加40ml,第5天起每天液体摄入量按天数计算,如第5天为每天150ml/kg,第6天为每天160ml/kg,第7天为每天170ml/kg,以此类推,10天以上均为每天200ml/kg,即体重的1/5。
以上估量法仅是近似值,实际应用需按每个婴儿的吸吮,胃纳、体重等情况酌量增减,上述摄入量为最大量,若不能吮完,则可给总量的2/3~3/4,如仅能吮1/2或有脱水现象,应予肠胃道外补液。
间隔时间: 根据不同体重安排,1000g以下者每小时喂一次, 1001~1500g者每
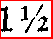 小时, 1501~2000g者每2小时一次,2001~2500g者每3小时一次。天热时每天在喂乳间给2~3次相当于每顿奶量一半的开水或糖水喂服。夜间喂乳间隔时间可适当延长。
小时, 1501~2000g者每2小时一次,2001~2500g者每3小时一次。天热时每天在喂乳间给2~3次相当于每顿奶量一半的开水或糖水喂服。夜间喂乳间隔时间可适当延长。喂乳方法: 视情况而异。常用方法包括:
❶母乳喂养:对出生体重较重而吸吮反射良好的早产儿可直接哺母乳,但避免引起疲倦。
❷奶瓶喂养: 适用于混合喂养、人工喂养或吸吮力差的早产儿,但需注意奶液温度适宜及奶液流出的速度不可过快。
❸胃管喂养: 适用于不能吸吮的早产儿,将乳胶制的早产儿鼻胃管煮沸消毒后,估计插入深度(从头顶发缘至剑突)用纱线作一单结,在插入端涂少量植物油使之滑润,经鼻插入。插入后检查咽喉部是否见胃管直线往下,达一定深度后再将体外端管口置于温水中检查有无气泡逸出,再试注2ml温开水入管内,观察有无窒息,并听胃部是否有咕噜声以确证鼻胃管是否插入胃中。随后用橡皮膏把纱线两端拉紧粘贴于面颊上固定之。胃管体外段末端套接于20~30ml注射器内,挂于架上即可灌奶,每次灌完再倒2~3ml温开水冲洗管腔。胃管喂养可减少吸入性肺炎的发生。
❹滴管喂养: 在无胃管条件下可用滴管,滴管之近端套小橡皮管,防止粘膜损伤,但此法费时,不易保证奶量。
维生素及铁剂供给: 一般早产儿体内贮存维生素及铁量少,但生长快,需要量较多,易发生不足。尤其采用脱脂奶喂养更易导致维生素A、D的不足。通常早产儿生后每日应给维生素K1 1~3mg和维生素C50~100mg,共2~3天。生后第3~5天起,可给口服复合维生素B半片和维生素C50mg,每日2次,维生素C可增高氨基酸(特别酪氨酸及苯丙氨酸)的利用率。出生后第10天开始可给浓鱼肝油滴剂,由每日1滴开始逐步增至每日3~5滴,或维生素D315万~30万单位肌肉注射一次。维生素E每天5~20mg,共2月。铁剂在生后1个月给予,以防贫血,可用10%枸橼酸铁胺溶液,从小量开始逐渐增加到每天1~2ml/kg。
(4) 预防感染: 由于早产儿抵抗力低,预防感染为非常重要的护理环节,早产儿应与其他新生儿分开,另设早产儿室。早产儿室的消毒清洁工作极为重要,定时通风,每周定期大扫除和乳酸蒸气消毒,定期消毒用具,调换氧气瓶、吸引器水瓶、暖箱水盆等清水。工作人员操作前后需用肥皂洗手,禁止家属及非有关医护人员进入。定期检查工作人员带菌情况,凡有呼吸道感染、化脓性病灶、腹泻及带菌者应暂时调离本室工作。
预防 首先应体现在产科工作上,保护围生(产)期胎儿的健康,尽量延迟分娩至足月或接近足月。
❶宣传围生(产)期生理卫生,指导生活和营养。
❷做好产前监护工作,并根据不同孕期侧重重点监护。
❸预防宫内感染及并发症。
❹防止孕妇患病,用药不当等侵袭胎儿。
❺实行遗传咨询,减少遗传性疾病的发生率,并在遗传工程的发展中,求得预防措施。
有人用评分法估计早产可能性,以便孕妇采取可能的预防措施。按下列项目评分,积分在6分以上者认为有早产危险:
评1分项目: 已有子女2个以上;1年内人工流产过;孕母有异常疲倦感。
评2分项目: 20岁以下;40岁以上; 未婚;曾人工流产过2次; 孕母有吸烟史;蛋白尿史;高血压史。
评3分项目: 经济收入极低;特别矮小;曾人工流产过3次;参加重体力劳动者; 有长途旅行史;孕32周时臀位;孕36周前头入盆、随孕期增加而孕母体重不增或减轻者。
评4分项目: 18岁以下;有肾盂肾炎史;孕12周后阴道有出血者; 孕36周前宫颈扩张过。
评5分项目: 子宫有异常; 曾有妊娠中期流产史; 曾有早产、双胎、前置胎盘、羊水过多或腹腔手术史。
早产儿premature infant
指胎龄不足37周的活产婴儿。
早产儿
premature infant
早产儿
premature infant
早产儿
premature
早产儿premature child
未足月即提前出生的婴儿。判断早产儿的标准有两个:一般标准是看怀孕期的长短,若提前两周或两周以上出生, 即怀孕期38周或少于38周者;另一标准是看新生儿的体重,通常认为体重在出生时低于2500克者。早产的原因是多方面的,如母亲情绪失调、营养不良、怀孕期间母亲得病、受X光照射以及酗酒和吸烟等。临床统计表明,早产儿的死亡率较高。早产儿在出生后最初六个月,各方面发展比正常儿慢,但到两岁以后,各方面发展状况同正常儿相差无几,所以早产对胎儿的影响是暂时性的。在生理发展方面,早产儿多体弱多病,特别是呼吸器官常有毛病,视力较差,动作协调迟钝,行动缓慢。同正常儿童相比,智力发展无明显差异,但早产儿中口吃者较多,语言能力发展迟钝,神经质行为较多。如怕羞、吃手指等。
- 圆翳内障是什么意思
- 圆翳内障是什么意思
- 圆翳内障是什么意思
- 圆翳内障是什么意思
- 圆翳外障是什么意思
- 圆者不行,方者不止,是谓大功。益之损之❶ ,皆为之辞❷ 。用分威散势之权❸ ,以见其兑❹ ,威其机危❺ ,乃为之决。故善损兑者,譬若❻ 决水于千仞❼ 之堤,转圆石于万仞之溪。是什么意思
- 圆耳朵听不进方话是什么意思
- 圆舌粘冠草是什么意思
- 圆舌粘冠草是什么意思
- 圆舞是什么意思
- 圆舞是什么意思
- 圆舞曲是什么意思
- 圆舵鲣是什么意思
- 圆舵鲣是什么意思
- 圆节山蚂蝗是什么意思
- 圆节山蚂蝗是什么意思
- 圆花窗是什么意思
- 圆荷浮小叶,细麦落轻花。是什么意思
- 圆薄板大挠度理论及应用是什么意思
- 圆融者,无诡随之态;精细者,无苛察之心;方正者,无乖拂之失;沉默者,无阴险之术;诚笃者,无椎鲁之累;光明者,无浅露之病;劲直者,无径情之偏;执持者,无拘泥之迹;敏练者,无轻浮之状。此是全才。有所长而矫是什么意思
- 圆规是什么意思
- 圆规以成章是什么意思
- 圆规哲学是什么意思
- 圆觉是什么意思
- 圆觉是什么意思
- 圆觉寺十三层石塔是什么意思
- 圆觉寺砖塔是什么意思
- 圆觉洞造像是什么意思
- 圆觉藏是什么意思
- 圆角卷叶蛾是什么意思
- 圆识是什么意思
- 圆该是什么意思
- 圆通大圣散是什么意思
- 圆通寺是什么意思
- 圆通寺是什么意思
- 圆通寺是什么意思
- 圆通山是什么意思
- 圆通山是什么意思
- 圆通庵是什么意思
- 圆道是什么意思
- 圆钉是什么意思
- 圆银是什么意思
- 圆锥五叶参是什么意思
- 圆锥五叶参是什么意思
- 圆锥南芥是什么意思
- 圆锥南芥是什么意思
- 圆锥形封头的设计计算是什么意思
- 圆锥扫描雷达是什么意思
- 圆锥曲线是什么意思
- 圆锥的侧面积是什么意思
- 圆锥角膜是什么意思
- 圆陀角观日出(启东)是什么意思
- 圆雕是什么意思
- 圆颅方趾是什么意思
- 圆首是什么意思
- 圆魄上寒空,皆言四海同。安知千里外,不有雨兼风是什么意思
- 圆魄上寒空,皆言四海同。安知千里外,不有雨兼风是什么意思
- 圈是什么意思
- 圈是什么意思
- 圈是什么意思