肺水肿pulmonary edema
肺泡、细支气管及肺间质内因血管漏出液增多所致的呼吸障碍性疾病。因过度劳累,吸入刺激性气体,心脏衰竭,过敏反应及百草枯和安妥中毒等所致。发病后呈现进行性呼吸困难,黏膜发绀,鼻孔流出含有粉红色泡沫状鼻液,体温升高,可因窒息而即刻死亡。肺部听诊,肺泡音先弱后消失,并有小水泡音和捻发音。X射线检查,肺阴影加深。治疗方法是保持患畜安静,放血,制止渗出和缓解呼吸困难。
肺水肿pneumonedema, pulmonary edema
浆液自肺循环中渗出到肺泡和小支气管内叫肺水肿。原因较多:肺泡膜与肺毛细血管壁通透性增加,如严重感染、化学因素刺激、物理因素作用、体内代谢毒物等;肺毛细血管及静脉压增高,见于二尖瓣狭窄与左心衰竭、肺静脉栓塞、输液过多等;血浆渗透压低,严重肝肾疾病、营养不良等;其他,如淋巴引流障碍、高原因素、神经因素等。临床表现:起病快慢不一,急性肺水肿起病急骤,有胸闷不适、咳嗽、咳泡沫痰、呼吸困难、不能平卧、紫绀、脉快、皮肤苍白;血气分析,血氧分压下降、二氧化碳分压亦低于正常;X线检查肺野呈毛玻璃样,进而为云雾状;肺静脉压增高等。治疗:需综合抢救,病人安静休息、半卧位;控制液体进入量,利尿排水;改善心功能,祛痰镇咳、镇静;吸氧,给抗生素控制感染;监护、针对病因治疗等。
肺水肿
肺水肿是指肺间质(血管外)液体积聚过多并侵入肺泡空间。无论血流动力性肺水肿或肺泡中毒性肺水肿,都是先出现肺间质水肿,只当液体积聚很明显时,才发展到肺泡水肿。
从发生机制来说,肺水肿可分为血流动力性、肺泡中毒性和混合性或未明原因性三大类。
血流动力性肺水肿 是毛细血管流体静压增高所引起。最常见的原因是左心衰竭 (如左心瓣膜病、高血压病、心肌梗死等),称心源性肺水肿。非心源性原因,有肺静脉阻塞、过量输液、体循环血量转移至肺循环 (注射肾上腺素、冷应激反应)等。正常肺毛细血管流体静压约为7mmHg,故肺泡保持相对干燥; 即使上升到25~30mmHg,由于淋巴回流的代偿,也不至发生肺水肿,除非很快地超过此水平。但如同时有其他因素存在,如矽肺引起周围淋巴管炎使淋巴回流减少时,则上升至15~25mmHg,就足以引起肺水肿。过量输入晶体溶液时,则不仅肺毛细血管流体静压增高,而且血浆蛋白被稀释,也是引起肺水肿的一种附加因素。
肺泡中毒性肺水肿 是肺泡上皮、微血管内皮或两者的通透性增高所引起,故又称通透性肺水肿。其水肿液含蛋白量较高,甚至有纤维蛋白原存在。后者可转化为纤维蛋白而在肺泡表面沉积并构成一层透明膜。肺泡上皮的运输孔为8~10A,内皮运输孔则为50~100A。当毛细血管流体静压升达50mmHg时,内皮通透性可增高。但在肺泡中毒性肺水肿时,通透性增高是由于理化或生物因子的直接或间接损伤。细菌或病毒性肺炎,播散性血管内凝血,吸入毒气(光气、氧化剂、烟等),免疫反应(药物特应性、过敏性肺炎等),溺水,吸入性肺炎,高压氧等,都可能直接或间接损伤肺泡上皮或血管内皮。间接损伤主要是通过血管活性物质的释放,如组胺、5-羟色胺、 激肽、 前列腺素、 蛋白䏡以及溶酶体酶等。
混合性或未明原因性肺水肿 包括高原肺水肿、神经源性肺水肿、“休克肺”,以及麻醉剂过量、肺栓塞、低血糖、子痫和呼吸道烧伤等引起的肺水肿。
高原肺水肿 新到高原无心肺疾病或高原居民到海平面地区短期居留后返回者,有时会发生肺水肿。运动(登山、滑雪等强体力活动)能诱发其产生,而休息及给氧则能使之消退。发病机制不清楚,可能是有些人的肺动脉对低氧血反应性过高而引起的。其水肿呈灶状分布。一种推测认为由于毛细血管前阻力分布不均,肺动脉高压传递也不均,故一些肺区毛细血管床受影响比另一些明显。另一种推测认为这是强烈收缩的微动脉附近血管壁破漏所造成。
神经源性肺水肿 也称脑源性肺水肿,即脑病变(脑压迫、脑池内注入纤维蛋白、丘脑下部出血、肿瘤或外伤等) 引起的肺水肿。发生机制可能是脑脊液高压使交感神经系统过度活动,以致体循环外周血管收缩,血液转移至肺循环,未能为左心所适应,而引起左房压和肺毛细血管流体静压突然升高。实验性低血糖引起的肺水肿,可被肾上腺素能阻断药所防止,表明低血糖影响到交感神经中枢,与脑源性肺水肿的机制相似。
休克肺的肺水肿 肺水肿是多种严重休克的一种合并症。休克患者在血压恢复后死于急性呼吸衰竭,临床称休克肺,其主要病变特征之一是肺水肿。这种肺水肿的发生机制,可能包括:
❶肺血流灌注不足和血管活性物质释放所引起的微血管壁通透性增高;
❷过量输入非胶体溶液,使细胞外液容量过度扩大以及血浆蛋白被稀释。
肺水肿
由于肺毛细血管压、血管壁通透性和血浆渗透压等因素的变化,肺毛细血管内的血浆较大量地外渗至肺间质(肺泡-小叶间隔、支气管及血管周围等)和肺泡,称为肺水肿。二尖瓣病变、各种原因的左心衰竭等使肺静脉压升高,超过血浆蛋白渗透压20~30mmHg,均可引起血浆外渗。这种由于心脏病变的肺水肿称为心源性肺水肿。心外情况如肾炎、尿毒症、输液过量、吸入刺激性气体、过敏反应或颅脑病变等也可发生肺水肿。
按水肿液的主要贮留部位,肺水肿可分为间质性和肺泡性两大类。从发生顺序上前者在先,多呈慢性过程。除不同程度的呼吸困难、干咳外常无明显的体征和症状。后者多呈急性过程,出现严重呼吸困难,咯粉红色泡沫痰,听诊可闻及大中水泡音等。如不及时抢救,易自溺致死。X线检查对肺水肿的诊断具有重要的价值,尤其是间质性肺水肿的早期发现和诊断。主要X线表现如下:
间质性肺水肿: 间隔线Kerley A. B. C线的出现,B线长约2~3cm,宽约1~3mm的水平横线,最多见于肋膈角区,为因水肿液贮留而增厚的小叶间隔的阴影。A线是自肺野外围斜行引向肺门的线状阴影,长约5~6cm,甚者达10cm以上,宽约0.5~1mm,不分支,与血管和支气管的走行不一致,多见于上叶,为增厚的小叶间隔互相连接而形成的复合间隔面所致。C线在中下肺野呈交叉的网格状阴影。B线常见于二尖瓣狭窄和慢性左心衰竭; A线则较多见于急性左心衰竭,且比较少见而不易观察。C线可能是严重的小叶间隔水肿的表现。这类线状阴影首先由Kerley所描述,故又称为Kerley线。肺门阴影模糊,轻度增大,为血管周围水肿或淋巴结水肿性增大所致。邻近支气管横断面,因周围水肿而管壁增厚,称为“袖口征”。胸膜下或胸腔小量积液,表现为叶间胸膜增厚或(和)肋膈角的闭塞。
肺泡性肺水肿: 两肺广泛分布的斑片状阴影,边缘模糊密度较低,常融合成片呈云雾状,其中可见含气的支气管分支影象(支气管气相),肺尖及肺野边缘部分少受侵犯。大片边缘模糊的阴影聚集于以肺门为中心的肺野中心部分,构成“蝴蝶状或翼状”阴影,肺尖、肺底和肺野外围部分清晰。常常一侧病变较重,常见于尿毒症等非心源性肺水肿。播散性粟粒状阴影,或水肿仅累及单侧,甚至一叶的实变,为不典型的表现。阴影可在短期内迅速变化。经适当的治疗在数小时或数日内吸收、消退。
肺水肿
肺水肿是指肺血管内液体渗入肺间质和肺泡,使肺血管外液量增多的病理状态。临床表现为突然起病、呼吸困难、咳嗽、咳白色或粉红色泡沫样痰、紫绀,两肺有弥漫性湿罗音,X线表现呈两肺蝶形片状模糊阴影,是临床急症之一。
肺血管内外液体的移动取决于肺毛细血管、肺间质、淋巴管和肺泡等四个腔隙的各种物理力学作用及肺泡毛细血管膜的通透性。
❶肺毛细血管内有两种物理力即血浆胶体渗透压和毛细血管静水压。血浆胶体渗透压是防止血管内液体外渗的主要因素,当血浆总蛋白为7g/dl而白蛋白与球蛋白比值正常时,胶体渗透压为25~30mmHg。血浆胶体渗透压过低,可使血管内液体渗入肺间质及肺泡内。肺毛细血管静水压平均为8~10mmHg,肺毛细血管静水压增高超过相应的血浆胶体渗透压时,可使肺毛细血管内液体滤出。
❷肺间质静水压由呼吸运动造成胸膜负压的影响所致,约为-10~-17mmHg;肺间质胶体渗透压约为12~20mmHg;两者的变化都会使液体从肺毛细血管滤出。
❸淋巴管静水压为负压,正常值尚不了解; 淋巴液蛋白质含量约为3~4g/dl,为构成淋巴液胶体渗透压的基础; 两者都会使液体从间质进入淋巴管。
❹肺泡表面张力产生的向心力,可降低肺间质内的压力,也是液体滤出的一种力量;肺泡内压力随呼吸运动波动,对液体无一定影响。这种液体动力学的关系可用Starling公式表示。肺毛细血管液体的滤出:
F=K[(Pcap-Pis)-σ(xcap-xis)]
F是肺毛细血管液体净滤出量,K是通透性系数,σ是回吸收系数,Pcap和πcap是肺毛细血管的静水压和胶体渗透压,Pis和πis是肺间质的静水压和胶体渗透压。各种物理力的净差使液体不断从肺毛细血管滤出到肺间质中去。同时,淋巴系统又不断从间质把液体引出,通过淋巴管道的节律性收缩,以大约每小时20ml的流量把液体经右胸导管送回静脉系统。常态下,液体的移动保持动态平衡。若平衡失常,滤出的液体多于回收,就形成肺水肿,称为“高压性肺水肿”。
由于肺毛细血管壁通透性增加而产生的肺水肿称为“渗透性肺水肿”。肺毛细血管内皮细胞的联接处有宽约100~200A的间隙,是水、小离子及代谢物质的通道,但大分子量(>40,000)蛋白质则不能通过。这在一定程度上代表肺毛细血管壁的通透性。缺氧、炎症、毒物、过敏等因素都可引起肺毛细血管内皮细胞的损害,使通透性增高。电镜下可见内皮细胞联接处间隙明显增宽,进入间质的滤液增多,大分子量蛋白质亦可滤出,形成肺水肿。在各种原因引起肺毛细血管静水压增加或通透性增加的情况下,只有当淋巴管引流能力不相适应时才形成间质间隙蓄液过多。淋巴流量可以增加到正常的10倍以上;超过饱和量时,或在淋巴功能不足以清除的情况下就形成肺水肿。水肿最初积聚于肺泡毛细血管膜的间质间隙中,然后流向肺泡管以上疏松的肺间质间隙,包括小血管与小气道周围及肺小叶间隔中去,此阶段为“间质性肺水肿”。若间质液积聚过多,则可将毛细血管内皮和肺泡上皮从基底膜剥离开来,液体进入肺泡内成为“肺泡性肺水肿”。临床上肺水肿的病因可按解剖部位分为心原性和非心原性两大类;也可按发病机理的主要方面进行分类。
(1) 心原性肺水肿: 如二尖瓣狭窄和高血压性心脏病、冠状动脉硬化性心脏病、主动脉瓣膜病、二尖瓣关闭
表1 非心原性肺水肿的病因
| 1.肺毛细血管壁通透性增加 感染性肺水肿,如细菌或病毒性肺炎 吸入有害气体,如光气、臭氧、氮氧化合物 血循环毒素,如四氧嘧啶(alloxan)、α-萘硫脲、蛇毒 等;血管活性物质,如组胺、激肽、前列腺素 弥漫性毛细血管渗漏综合征,如内毒素血症、特发性毛 细血管渗漏综合征;播漫性血管内凝血,如休克、脓毒 血症、严重烧伤等 免疫反应,如药物特异反应、过敏性肺泡炎 放射性肺炎 尿毒症 淹溺 吸入性肺炎 烟雾吸入 成人型呼吸窘迫综合征 氧中毒 夏秋疟原虫感染(Plasmodium falciparum)偶可引 起弥漫性肺泡损害,导致肺水肿。原因不明 2.肺毛细血管压增加 肺静脉疾病,如肺静脉闭塞症、肺静脉纤维化、先天性 肺静脉起始部狭窄、后天性肺静脉狭窄 输液过量 3.血浆胶体渗透压减低 肝、肾疾病,蛋白丢失性肠病,营养不良性低蛋白血症 4.淋巴循环障碍 5.组织间隙负压增高 胸腹腔积液高负压抽吸后 6.综合因素或原因不明 高原性肺水肿、神经性肺水肿、麻醉药过量、肺栓塞、子 痫、电击复律、麻醉后、心肺转流术 |
当肺水肿仅限于肺间质间隙时,由于肺泡毛细血管间隔内的胶原纤维肿胀,刺激其附近的肺毛细血管旁“J”感受器,反射性地使呼吸频率增加,促进肺淋巴引流作用,同时引起肺泡过度通气,产生呼吸性碱中毒。一旦水肿液进入末梢细支气管和肺泡时,则产生肺泡通气障碍和静动脉分流,引起低氧血症与呼吸性酸中毒。
肺水肿开始时,病人常感胸闷、咳嗽,有呼吸困难、哮鸣及心脏病体征。当水肿液进入远端气道时,则可闻湿罗音。重度发作时,有苍白、出汗、紫绀、呼吸迫促,咳大量粉红色泡沫痰,可带血色或血丝。间质性肺水肿的X线表现具特征性。肺血管纹理模糊,肺门阴影不清楚。肺小叶间隔加宽,形成Kerley A线和B线。Kerley B线常见于二尖瓣狭窄,在二侧下肺野肋膈角区最为清楚,呈横行走向;而在膈上部呈纵行走向,与胸膜垂直。两肺上中野外带也可见横行的B线。Kerley A线少见,在肺野中央区,呈弧形斜向肺门,较B线为长。肺泡水肿主
表2 心原性与非心原性肺水肿的鉴别
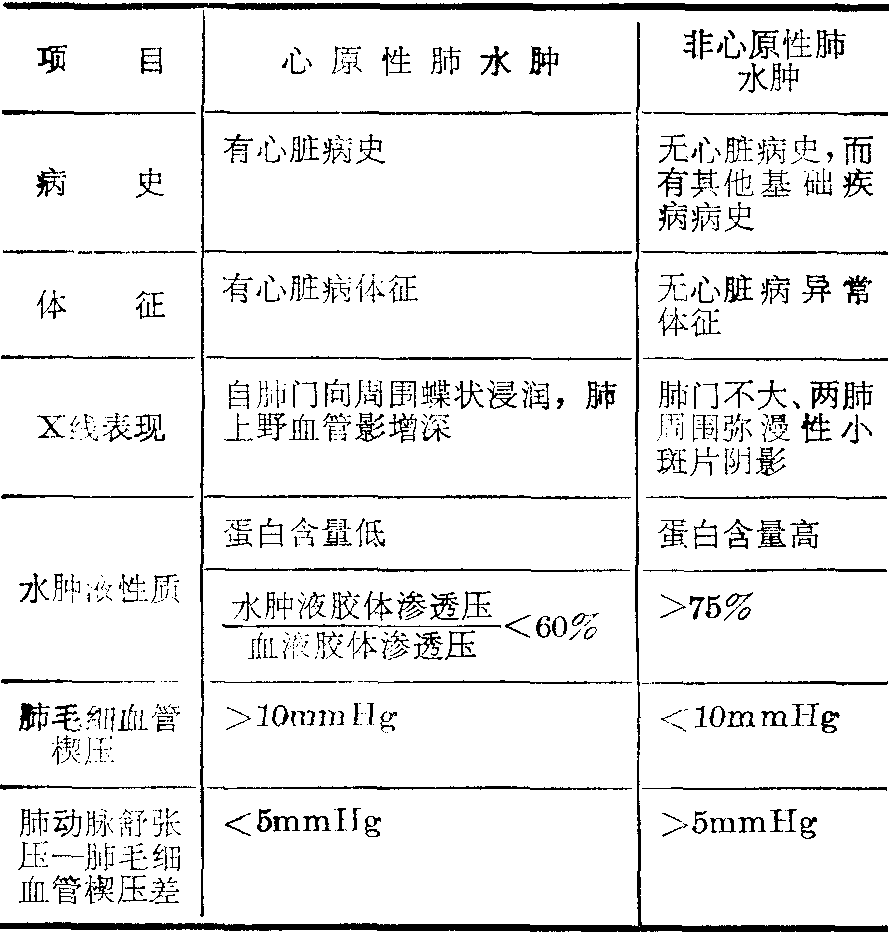
根据病史、症状、体征及X线表现,肺水肿的诊断不难。近年研究集中于早期发现,包括放射性核素指示剂稀释法测定肺部血管外液,胸部电阻抗测定肺液的增多,用体积仪估测肺组织容量,及肺毛细血管壁通透性的测定等,但目前尚不适用于临床。同时测定肺毛细血管楔压与血浆胶体渗透压,两者差数的正常值为9.7±1.7mmHg,小于4mmHg时可能出现肺水肿,有助于早期诊断。心原性肺水肿应与非心原性肺水肿相鉴别(见表2)。
心原性肺水肿治疗应掌握以下环节:
(1) 减少肺循环血量: 病人取半卧位,双腿下垂,在四肢上缚静脉止血带,每隔20分钟轮流放松5分钟,使循环血量大部贮积四肢。对高血压、主动脉瓣关闭不全患者,或由于输血输液过量诱发的肺水肿,可静脉放血250~500ml;贫血者禁忌。
(2) 给氧: 对轻度缺氧病人可用鼻导管给氧,每分钟6~8升。重度缺氧者用面罩及高浓度氧,但应警惕氧中毒。虽用高浓度氧而缺氧继续进展者需用间歇正压呼吸或呼气末正压呼吸配合氧疗。抗泡沫剂可提高疗效。用鼻导管给氧时可置95%酒精于湿化瓶内; 用面罩给氧则用20~30%酒精蒸气混合吸入。用1%硅酮溶液代替酒精或用二甲基硅油喷雾吸入,其抗泡沫作用更好。
(3) 吗啡: 有强镇静作用以减轻惊恐与焦虑,且通过中枢性交感抑制作用降低周围血管阻力,使血液从肺循环转移到周围循环;此外,也可使呼吸道平滑肌松弛,有利于改善通气。剂量为10~15mg皮下注射或静脉缓注。有呼吸抑制或休克者忌用。
(4) 利尿: 常规应用强利尿剂如速尿40~80mg或利尿酸钠50~100mg静脉注射。警惕低钠、低氯、低钾血症,及低血容量降低心输出量诱发休克的可能。
(5) 增强心肌收缩力: 适用于急性室上性心动过速,特别是快速心房纤颤或心房扑动诱发的肺水肿。若两周内未用过洋地黄类药物,一般可用毒毛旋花子甙 K0.25mg或毛花甙丙0.4~0.8mg,溶于葡萄糖液内静脉缓注。顽固病例可继续应用口服洋地黄治疗。若快速利尿剂奏效,可不需洋地黄治疗。
(6) 氨茶碱: 可增强心肌功能,扩张冠状动脉,并有舒张支气管的效应。0.25g溶于葡萄糖液缓慢静脉注射,休克者禁用。
(7) 病因治疗: 针对病因与诱因的相应措施如肾上腺皮质激素用于心肌炎、抗生素控制感染、中止妊娠、治疗甲亢等。
非心原性肺水肿的治疗参见“成人型呼吸窘迫综合征”条。
肺水肿
edema pulmonary
肺水肿fèi shuǐ zhǒng
pulmonary edema
- 多硫化钠是什么意思
- 多硫化钠的配方是什么意思
- 多硫化钡是什么意思
- 多祝农会惨案是什么意思
- 多神崇拜是什么意思
- 多神教是什么意思
- 多神教和一神教是什么意思
- 多福是什么意思
- 多福多寿是什么意思
- 多福寺是什么意思
- 多福寺是什么意思
- 多种产品定价策略是什么意思
- 多种作业渔船是什么意思
- 多种分析器参与学习法是什么意思
- 多种分配方式和正确分配政策是什么意思
- 多种包装是什么意思
- 多种因素研究法是什么意思
- 多种声音,一个世界是什么意思
- 多种形式、多种层次的经济联合是什么意思
- 多种所有制经济是什么意思
- 多种期权贷款是什么意思
- 多种汇率是什么意思
- 多种离散价格条件下的经济批量是什么意思
- 多种税、多层次、多环节调节是什么意思
- 多种税、多次征是什么意思
- 多种税多次征是什么意思
- 多种纤维协定是什么意思
- 多种经济成份是什么意思
- 多种经济成份并存是什么意思
- 多种经济成分是什么意思
- 多种经济成分共存是什么意思
- 多种经济成分并存是什么意思
- 多种经营是什么意思
- 多种经营是什么意思
- 多种经营是什么意思
- 多种经营是什么意思
- 多种经营是什么意思
- 多种经营是什么意思
- 多种经营是什么意思
- 多种经营是什么意思
- 多种经营方式是什么意思
- 多种经营方式是什么意思
- 多种认同论是什么意思
- 多种货币储备体系是什么意思
- 多种货币储备体系是什么意思
- 多种货币选择条款是什么意思
- 多种货源是什么意思
- 多税种、多层次、多环节调节是什么意思
- 多稼集是什么意思
- 多穗石柯叶是什么意思
- 多穗石柯叶是什么意思
- 多穗石栎是什么意思
- 多穗蓼是什么意思
- 多穗蓼是什么意思
- 多穗蓼是什么意思
- 多立克神庙是什么意思
- 多算胜是什么意思
- 多管藻属是什么意思
- 多管重叠敷设允许跨度计算是什么意思
- 多箱体养蜂是什么意思