黄斑变性及营养不良
视网膜的黄斑部,是视网膜的一个组成部分,因此,在黄斑变性的病因学上,具有一般视网膜变性的共同病理基础。但黄斑部在解剖结构、生理功能又和其他部位的视网膜有所不同。由于视网膜中央动静脉系统在黄斑部没有大的分支,黄斑部对脉络膜毛细血管的供血有高度依赖性。黄斑部锥体细胞密集,代谢旺盛,需氧量高,代谢产物也容易在该处积聚。玻璃体后皮质在黄斑部粘着较紧,容易受到来自玻璃体的牵引力,尤其是丰富的黄斑部脉络膜毛细血管以及玻璃膜、色素上皮的功能状态,对黄斑部病变的发生和发展,有着十分重要的影响。黄斑部敏锐的视觉功能,对学习工作和日常生活的必要性,又是黄斑部病变具有独特临床意义的另一个方面。
黄斑盘状变性 本病多见于60岁以上老年人,双眼常先后间隔不同时间发病。开始先有视力障碍,阳性中心暗点,继有视物变形,晚期严重视力减退。
早期眼底改变轻微,病变主要位于黄斑或其附近,初为灰色、绿色或黑色,以后黄斑出现水肿或浸润。多认为病源在于脉络膜玻璃膜的功能紊乱,导致出血及渗出,病变位于视网膜血管之后。经过一长时期,渗出物逐渐变小,境界清楚,外渗的血渐变灰白色,呈不规则盘状隆起,其表面、边缘或附近常有反复的出血与渗出,最后形成永久性瘢痕机化组织。
本病的早期诊断,若另一眼眼底已呈现典型的结缔组织隆起物,则易于诊断,否则需做眼底荧光素血管造影检查。注射荧光素钠后早期显影,一分钟内达到高峰,并和脉络膜染色背景同时消退; 晚期亦需借助眼底荧光素造影检查与脉络膜恶性黑色素瘤相鉴别,黄斑盘状变性有色素上皮窗、玻璃膜前新生血管等变化,而肿瘤则可有斑点状荧光染色。
病变早期可用激光治疗,如通过裂隙灯做氩离子激光照射,使病变血管组织完全闭塞,效果更为满意。隔三周后可重复激光治疗。激光治疗后,病变虽停止,但中心视力并不恢复,而且不能防止其它老年的进行性眼底变性的发生。
环状视网膜病变 也称环状视网膜炎。为少见的眼底病,其特点为眼底后极部围绕中心区有由发亮小白点组成的花环状渗出带,而黄斑部则恒有变性改变。主要发生于50~70岁的老年人,女性较多,常为双侧,但有时两眼发病可相隔多年。主要症状为中心视力进行性减退,最后出现中心暗点,有时伴有环形暗点。中心视力的丧失不能恢复,周边视野则无改变。部分病例最后被证明为盘状黄斑变性或其它眼底病,而在临床上无法于事先做出鉴别诊断。故本病仅在有限意义上可被认为独立病种。
Sorsby假炎性遗传性黄斑变性 约在40岁开始,数月内两眼先后中心视力模糊。色觉正常,无夜盲。眼底中心部出现水肿、出血及“渗出”,以后瘢痕形成、色素增生;脉络膜血管暴露、硬化。经过若干年,病灶向周边扩散,脉络膜硬化更明显,可出现“渗出”,偶见广泛玻璃疣。最后脉络膜血管广泛消失,暴露巩膜,有不规则色素增生,最后完全失明。病程冗长,为常染色体显性遗传。
黄斑囊样变性 黄斑囊样变性通常被认为系一种老年性变化,也可能是黄斑部炎症、水肿,近视性变性或某些血管性疾病的结果; 也有报告为常染色体隐性遗传或显性遗传性疾病。初期的黄斑囊样变性呈蜂窝状,后融合成较大的腔隙。腔隙之前壁破裂可形成视网膜板层裂孔,而其前后壁均破裂,则形成全层视网膜裂孔;前者可仍有相当好的视力,且不发生视网膜脱离,后者则严重影响视力,且会有视网膜脱离的发生。囊样变性或裂孔在眼底镜下均呈暗红色,圆形或卵圆形,边界清楚,只有以裂隙灯的窄光带方可将二者加以区分。
黄斑囊样水肿 见于白内障囊内摘除术后,或称Irvine-Gass综合征,尤见于术中有玻璃体脱失者。荧光素造影证实其发病率可达40~50%,多于术后4~12周内发生。无晶体眼的穿通性角膜移植及视网膜脱离术后、视网膜静脉阻塞、扁平部炎等均可发生本症; 无晶体性青光眼点用肾上腺素者,报告其发病率为34%。
由于黄斑部的毛细血管渗透性增加,浆液性渗出进入走行较长、易于形成腔隙的Henle纤维层而形成多个浆液囊腔,致该处视网膜增厚,中心凹之凹陷消失。裂隙灯下易于看出囊样改变之状态,在光线侧照下可看出半透明的3~4个大囊腔及其间隔;中心凹部可见一位于视网膜深层的黄点,此可能为含有黄色素的Henle纤维被中心凹周围的囊腔所挤压而聚集在一起的表现。荧光素造影见黄斑中心凹周围毛细血管的荧光渗漏向外扩散,充满各囊腔; 各腔隙之间隔及黄斑中心凹处为挤压在一起的含有黄色素的Henle纤维阻挡荧光,因而二者明暗分明形成花瓣状外观。偶可见有微血管瘤及小出血点。50%的病例有玻璃体前膜破裂,半数以上的病人有高血压及动脉硬化。蓝色虹膜较棕色虹膜者发病率高,且病情较重。
视力有不同程度的减退,约60%的病人于3~12个月内水肿自然消退,视力有所恢复,但有的可持续1~5年。伤口有玻璃体嵌塞者,病变持续更久,且更易复发。
发病原因不明,但晶体摘除是一个关键性因素;术中玻璃体脱失者发病率更高。球后麻醉药加入透明质酸酶者有25%的病人发病,认为该酶引致眼内炎症因素及血管扩张而渗透性增加。手术致视网膜血管和色素上皮屏障破坏、手术室中2000英尺烛光的强光照明过长时间的照射术眼,都被认为可能与发病有关。
用激素治疗可提高视力,但不能缩短病程。1%消炎痛芝麻油溶液点眼每日2~3次,自术前1日点至术后40日,通过抑制前列腺素及由之引起的毛细血管渗透作用,可大大减低发病率。
- peguy,charles是什么意思
- pegu 勃固是什么意思
- peg (聚乙二醇)处理木材是什么意思
- [pei]是什么意思
- pei是什么意思
- pei?是什么意思
- peigne是什么意思
- peigner是什么意思
- peil是什么意思
- peil cel是什么意思
- peil cenrx是什么意思
- peil dainrx是什么意思
- peil kairx是什么意思
- peil keil是什么意思
- peillard léonce是什么意思
- peil sairx是什么意思
- peil tairx是什么意思
- peil tel是什么意思
- peil yerx是什么意思
- peil zil是什么意思
- [pe
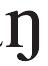 ]是什么意思
]是什么意思 - peine是什么意思
- peinture是什么意思
- peiorem semper sequitur conclusio partem是什么意思
- pei ou pei ieoh ming 贝聿铭是什么意思
- peipus lake是什么意思
- peirce是什么意思
- peirce,charles sanders是什么意思
- peirx是什么意思
- peirx duirt zix是什么意思
- peirx fvl是什么意思
- peirx jiart是什么意思
- peirx mel cit是什么意思
- peirx sanl hol是什么意思
- peirx sanl jit是什么意思
- peirx tol是什么意思
- peirx yorx是什么意思
- peirx zvnx是什么意思
- peise是什么意思
- peisistratus是什么意思
- peit是什么意思
- peit sain是什么意思
- peit zairt是什么意思
- peize是什么意思
- pei,ieoh ming是什么意思
- pekingese是什么意思
- peking man是什么意思
- peking opera是什么意思
- pel是什么意思
- pelagianism是什么意思
- pelagic division(或pelagic zone)是什么意思
- pelagius是什么意思
- pelargonium是什么意思
- pelasgians(或pelasgi)是什么意思
- pelayo是什么意思
- pel-dil dainrx是什么意思
- pel dil dainrx svrt xux,do dil dainrx svrt jil是什么意思
- pel dil dainrx yin zuairxfainx kainl是什么意思
- pele是什么意思
- pelee,mount是什么意思