酸中毒acidosis
人体血液中pH值低于7.0且有相应的临床症状称酸中毒。酸中毒原因较多,大致分三类:一为呼吸性,由于各种原因造成呼吸减慢、浅表,气体交换减少,导致二氧化碳在体内大量蓄积,使碳酸生成过多而致;另一种为碱性物质大量丢失,如严重腹泻丢失碱性液体过多,或输入糖类过多,或限制食盐类时间过久,或大量出汗与大量利尿;第三种固体内酸性代谢产物过多,如糖尿病酸中毒、肾功能衰竭酸性代谢产物贮积、长期不进食、高热、休克等。早期身体内各调节系统尚可进行调节,当储备碱调节能力丧失时可出现失代偿性酸中毒,病人表现为疲乏、衰弱、恶心、呕吐、呼吸深大,严重者出现昏迷与反射低下。治疗:应查清病因,以病因治疗为主。静脉输入5%碳酸氢钠,用量按计算确定;改善呼吸功能,必要时吸氧;对症处置、控制感染、加强护理等。
酸中毒
动脉血中[HCO-3]的原发性降低或动脉血二氧化碳分压(PaCO2)的原发性升高称为酸中毒。[HCO-3]的原发性降低称为代谢性酸中毒,其原因主要是体内酸性物质过多时HCO-3被消耗过多和某些疾病时HCO-3经肾脏或消化道丢失过多。PaCO2的原发性升高称为呼吸性酸中毒,其原因是CO2的呼出发生障碍。酸中毒时,通过机体的调节,[HCO-3]/[H2CO3] 比值可维持正常(20/1),故pH不变。这种情况称为代偿性酸中毒。如果酸中毒进一步加重,以致超过机体的调节能力而使[HCO-3]/[H2CO3]<20/1,则动脉血pH降低(<7.36),[H+]升高(>43nEq/L)。这种情况称为失偿性酸中毒。
1. 原因及发病机制:
(1) 固定酸生成过多: 主要是酮体和乳酸生成过多。例如糖尿病或饥饿时体内生成的过多酮体(主要是β-羟丁酸和乙酰乙酸)可造成酮症酸中毒。酮体是脂肪分解的中间产物,主要在肝细胞线粒体中由乙酰辅酶A缩合生成。当胰岛素缺乏时,由于糖代谢严重紊乱,脂肪被大量分解,由此产生的大量酮体超过了肝外组织所能氧化的能力,因而引起酮症酸中毒。在休克、心力衰竭、缺氧、脱水、失血、心跳或呼吸骤停等情况,体内发生较严重的缺氧,因而糖酵解占优势,乳酸生成增多,超过了肝脏的处理能力,同时,在缺氧的条件下肝脏本身处理乳酸的能力也有所降低,因而容易发生乳酸酸中毒。
(2) 过多服用酸性药物: 过多服用阿司匹林、盐酸、氯化铵等药物可造成酸中毒。阿司匹林在体内很快分解成水杨酸,一方面直接影响pH,另一方面又可干扰糖代谢而造成有机酸潴留。氯化铵在肝脏合成尿素并放出H+:
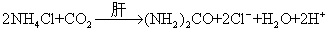
R-NH3++O2→尿素+CO2+H2O+H+
故静脉注射某些高营养液体可造成代谢性酸中毒。(3)消化道丢失HCO-3: 胃以下的消化液均呈碱性。在严重腹泻、小肠瘘、胆囊瘘或十二指肠引流等时都可因丧失过多的HCO3-而造成酸中毒。有时,低位小肠或结肠梗阻引起的呕吐,亦可导致代谢性酸中毒。这是由于一方面回肠和结肠粘膜上皮细胞不断分泌HCO3-以交换肠液中的Cl-,从而造成HCO3-丢失; 另一方面由于结肠吸收肠内细菌分解尿素而形成的NH4+,从而使体内的H+增加。
(4) 肾脏排H+能力降低:可见于以下四种情况:
❶肾功能衰竭。这时,由于从肾小球滤过的Na2HPO4减少,或肾小管细胞生成NH3、排H+能力降低,因而容易发生H+潴留而致代谢性酸中毒。通常肾功能衰竭时H+排出减少和酸中毒的程度与肾小球滤过率(GFR)有平行关系。当GFR降低到正常水平的25%,必然会发生代谢性酸中毒。但当肾功能衰竭进入末期时,通常可使血浆[HCO3-]稳定于12~20mEq/L。因为持续较久的酸中毒可使骨盐溶解度增加,过多的H+可被磷酸钙和碳酸钙所缓冲。
❷低醛固酮血症。醛固酮能刺激远曲肾小管分泌H+和K+,故低醛固酮血症时常见高钾血症和轻度代谢性酸中毒。低醛固酮血症常见于肾上腺功能不全,服用醛固酮拮抗剂或肾素分泌不足等时。
❸近端肾小管性酸中毒。在正常人,当血浆和肾小球滤液中的 [HCO3-]低于26mEq/L时,滤液中的HCO3-可全部被重吸收(当高于26mEq/L时,过量的HCO3-将从尿中排出),其中,近90%的HCO3-由近曲小管重吸收。在近端肾小管性酸中毒患者,由于近曲小管重吸收HCO3-减少,故可造成HCO3-随尿丢失和代谢性酸中毒。
❹远端肾小管性酸中毒。这种患者,其远曲小管对HCO3-的重吸收正常,但不能将尿液pH降到5.3以下 (正常尿液pH为4.5~5)。目前认为这是由于远曲小管分泌H+的功能障碍或对H+的通透性增加所致,后一种情况可能更为常见。此时,分泌入管腔内的H+又顺着浓度梯度通过扩散而回到小管细胞或细胞间隙,因而导致尿酸化障碍和代谢性酸中毒。
以上各种原因引起的酸中毒为代谢性酸中毒。
(5) CO2排出障碍: 常见于呼吸中枢抑制、呼吸肌麻痹、胸廓病变、肺泡和肺毛细血管间气体交换障碍、呼吸道堵塞等情况(参见“呼吸衰竭”)。
CO2排出障碍引起的酸中毒为呼吸性酸中毒。
2. 机体的代偿:
(1) 细胞外缓冲: 酸中毒时,过多的H+首先在细胞外液被缓冲。HCO3-是细胞外液中量最大、缓冲能力最强、最重要的缓冲物质。当[H+]增高时,由于H+为HCO3-所缓冲而避免了细胞外液中pH过大的变化。
(2) 细胞内缓冲和K+变化: 酸中毒时H+可进入细胞而被细胞内缓冲系统所结合。
H++Pr-⇌HPr
H++Hb⇌HHb
H++HPO42-⇌H2PO4-
过多的H+平均约有60%在细胞内被缓冲。当H+进入细胞时,K+就逸出细胞以维持电中性。通常pH每降低0.1,血浆[K+]就升高0.6mEq/L。因此酸中毒时常合并高钾血症,虽然这时机体可能由于从消化道或肾脏丢失K+而实际上处于缺K+状况。这样的病人,往往要在酸中毒纠正过程中,K+重返细胞内时,缺K+才会渐趋显著。如果酸中毒合并低钾血症,就表明该患者有严重的、可能危及生命的钾缺乏。
(3) 呼吸代偿:酸中毒时,体液[H+] 的增高能刺激延髓化学感受区及颈动脉体和主动脉体化学感受器,因此可使呼吸加深加快(主要是加深)而增加肺泡通气量。正常人安静时每分钟肺泡通气量为5~6L;当pH降至7.0时,每分钟肺泡通气量可增达30L。由于通气过度,PaCO2乃降低。在单纯的代谢性酸中毒时,[HCO3-]每下降1mEq/L,通过呼吸代偿,PaCO2平均降低1. 2mmHg,最低可降到10~15mmHg。
(4) 肾脏代偿: 如果引起酸中毒的原因不是肾脏疾病,则肾脏代偿将起十分重要的作用。肾脏的这一代偿作用是通过下述三种机制实现的。
❶碳酸氢盐重吸收加强。酸中毒时,肾小管上皮细胞内的碳酸酐酶活性增强,因而泌H+增多,NaHCO3的重吸收增多,而尿液的pH下降。由于人尿液pH只能低到4.5,即尿中自由H+的最大排出量为0.04mEq/L,远不足以排除体内产生的H+和补偿消耗掉的NaHCO3。这就需要肾脏的另外两种调节机制,即磷酸盐的酸化和氨的分泌来弥补。
❷磷酸盐的酸化加强。正常肾小球滤液中主要存在的是碱性的Na2HPO4,通过肾小管时,由于H+和Na+的交换,终尿中排出的主要是酸性的NaH2PO4。酸中毒时,随着肾小管上皮细胞的泌H+增多,磷酸盐酸化作用有所加强,尿中可滴定酸的排出增多,同时NaHCO3的重吸收也增加。但是这种
代偿调节作用在酸中毒时并不十分重要。
❸氨的分泌增强。肾小管细胞有制造氨的功能,NH3能弥散入肾小管并与肾小管分泌的H+结合成NH4+。NH4+不能被重吸收,而以NH4Cl的形式排出,同时重吸收NaHCO3。肾小管上皮细胞NH3的分泌是肾脏排氢保碱的重要环节。而且,管腔液酸性越强,氨分泌就越快,NH4+的排出也越多。正常人每天从尿中排出的NH4+有30~40mEq,酸中毒时NH4+的排出明显增多,每日可达250mEq。
在发生酸中毒时,以上四种代偿方式出现的时间迟早不同。细胞外缓冲几乎发生于H+产生的同时; 几分钟后呼吸代偿开始; 2~4小时后出现细胞内缓冲; 肾脏代偿开始于第1天,3~5天后才起充分的作用。
呼吸性酸中毒的代偿方式与上述有所不同。首先HCO3-不能有效地缓冲H2CO3。其次,由于引起呼吸性酸中毒的原发病变严重地影响了肺的呼吸功能,故呼吸代偿常难以实现,或只能部分实现。因此呼吸性酸中毒的基本代偿机制是细胞内缓冲,特别是血红蛋白等缓冲系统的缓冲作用和肾脏代偿。由于急性呼吸性酸中毒出现迅速,肾脏代偿常来不及立即发挥作用。
3. 对机体的影响:
(1) 对心脏的影响: 给大鼠口服氯化铵造成代谢性酸中毒,持续4~6小时后,心输出量可降到正常的40%,心率减慢到正常的34~42%,肝、肾血流明显降低,动脉血压下降。在临床上则可见代谢性酸中毒患者心脏和血管对儿茶酚胺的反应降低,心肌收缩力减弱,每搏输出量减少,脉压降低,血压下降。因此,在某些心力衰竭患者,由于循环障碍、组织缺氧而发生乳酸酸中毒时,酸中毒又可加重心力衰竭。纠正酸中毒后,心功能也可得到改善。
酸中毒时心肌收缩力减弱。在大鼠心脏灌流实验中,当灌流液pH由7.4降到6.6时,冠状动脉血流量减少到原水平的1/4,因而可引起心肌缺氧。酸中毒时,由于葡萄糖及脂肪酸氧化均降低,能量产生减少,故心肌收缩力降低。此外,Ca++在心肌兴奋-收缩偶联中起重要作用。酸中毒时,H+与Ca++在细胞膜外发生竞争作用,因而心肌去极化时进入细胞的Ca++减少。这种内流Ca++在正常时构成了心肌收缩所需Ca++的相当大部分,故内流Ca++的减少可使心肌收缩力降低。此外,在酸中毒时,过多的H+在心肌细胞内也可以竞争性地抑制Ca++与肌钙蛋白的结合,从而也可使心肌兴奋-收缩偶联发生障碍而致心肌收缩力减弱(参见“心力衰竭”)。由于CO2易于透过细胞膜,使细胞内pH下降更为迅速,故在同样细胞外液pH的条件下,呼吸性酸中毒引起心肌收缩力下降的程度较代谢性酸中毒所引起的更为严重,而且下降也更快。
(2) 对脑的影响: 严重酸中毒时,机体许多酶的活性受到抑制,因而可发生明显的代谢紊乱。如果这种代谢紊乱发生在脑内,就可导致意识障碍,患者最后可因呼吸中枢和血管运动中枢麻痹而死亡。酸中毒又常伴有脑血流的改变。脑脊液中二氧化碳分压升高时,脑血管扩张,阻力降低,脑血流增加。呼吸性酸中毒时,高浓度的CO2之所以能引起持续性头痛和一系列精神症状,可能与脑血流的改变有密切关系。由于CO2较易透过血脑屏障,故血液中PaCO2的变化能很快地在脑脊液内得到反映。与此相反,H+和HCO-3不易透过血脑屏障,故这两种离子在血液中的变化只能很缓慢地在脑脊液内得到反映。呼吸性酸中毒时,脑脊液中二氧化碳分压迅速升高,而脑脊液中的 [HCO-3] 不能迅速与血液中代偿性增高的[HCO-3]相平衡,因此在呼吸性酸中毒时,脑脊液的缓冲能力较弱,脑功能受影响也较大。在纠正代谢性酸中毒时,如过快地输入大量NaHCO3,则中枢和外周化学感受器所受的刺激将因血液pH升高而减少,其结果是肺通气量减少,PaCO2升高。此时,血液中过多的CO2可通过血脑屏障而进入脑脊液,使脑脊液pH降低。如脑脊液pH降低太快,患者就可发生昏迷。在治疗糖尿病酮症酸中毒大量输入NaHCO3时,常见患者突然意识丧失,其原因就在于此。
酸中毒
人体体液酸碱度常波动于较小范围内,一般以血或细胞外液中H+离子浓度的负对数,即pH为代表,正常范围为7.35~7.45。由于体内有完善的缓冲系统,肺、肾的调节,常使血pH维持正常水平,虽有各种酸或碱的摄入或从代谢产生,正常人体内经上述调节后往往可保持pH于正常范围内,从而保证多种酶等活动及脏器功能于生理状态,称为酸碱平衡。当酸碱平衡失调时称酸碱平衡紊乱。共有二大类:即酸中毒和碱中毒,前者酸性物质偏多或碱性物质偏少,即[H+]浓度偏高; 后者碱性物质偏多或酸性物质偏少,即[H+]浓度偏低。由于强大调节代偿作用的保证,临床上虽已发生酸中毒而pH仍保持在正常范围内时称代偿性酸中毒,如pH小于7.35则称为失代偿性酸中毒。又从酸中毒发生原因而论可由于肺功能失常,CO2潴留引起酸中毒,称为呼吸性酸中毒。如由于肠道患病,腹泻失水,小肠、胰胆液丧失过多,其中有大量[HCO-3]丢失; 或由于肾功能失常,或由于分解代谢旺盛,酸性代谢产物生成过多,积聚体内,未能排出,包括硫酸、磷酸基、酮酸及多种有机酸等酸性物质引起酸中毒时称代谢性酸中毒,又称非呼吸性酸中毒。由于摄入食物及药物中酸性物质过多未能排除时亦常发生代谢性酸中毒。如酒中毒时可发生乳酸性酸中毒及酮症酸中毒,药物中如水杨酸盐、阿斯匹林、氯化铵、副醛、碳酸酐酶抑制剂(乙酰唑胺)等均可引起代谢性酸中毒。有时呼吸性酸中毒及代谢性酸中毒可同时存在称为混合性酸中毒,如溺水窒息者,由于CO2积聚发生呼吸性酸中毒,同时又有缺O2发生乳酸性及其他酸性物质(分解代谢中产生)的积聚而形成的代谢性酸中毒,属混合性酸中毒。二种酸中毒并存可使pH明显降低,酸中毒程度二者相加而较严重。
酸中毒
acid poisoning;acidism
- 小安集海土墩墓是什么意思
- 小安集海石人是什么意思
- 小宋是什么意思
- 小宏观是什么意思
- 小宗是什么意思
- 小宗买卖是什么意思
- 小宗伯是什么意思
- 小宗伯上大夫是什么意思
- 小宗师上士是什么意思
- 小宗师上士、中士是什么意思
- 小宗师下大夫是什么意思
- 小宗师中士是什么意思
- 小宗干散货是什么意思
- 小官是什么意思
- 小官人是什么意思
- 小官仍不了,谴夺亦已随。是什么意思
- 小官员是什么意思
- 小官官是什么意思
- 小官猴是什么意思
- 小定是什么意思
- 小定凤珠是什么意思
- 小定心汤是什么意思
- 小定志丸是什么意思
- 小定风珠是什么意思
- 小宛是什么意思
- 小宛国是什么意思
- 小宛堂是什么意思
- 小宛集是什么意思
- 小宜门坛口是什么意思
- 小宝塔是什么意思
- 小宝母子是什么意思
- 小宝贝是什么意思
- 小宝贝(小娃娃)是什么意思
- 小实验设计是什么意思
- 小客是什么意思
- 小客人是什么意思
- 小客店幌子是什么意思
- 小客栈是什么意思
- 小客栈老板是什么意思
- 小客车是什么意思
- 小室是什么意思
- 小室赋是什么意思
- 小室香凝碧,明窗日射红。是什么意思
- 小宦是什么意思
- 小宫伯是什么意思
- 小宰是什么意思
- 小宰羊是什么意思
- 小害能坏大事是什么意思
- 小宴是什么意思
- 小家是什么意思
- 小家主是什么意思
- 小家伙是什么意思
- 小家八识是什么意思
- 小家八适是什么意思
- 小家具是什么意思
- 小家办事是什么意思
- 小家口是什么意思
- 小家女是什么意思
- 小家娃气是什么意思
- 小家婆是什么意思