淋巴瘤
一种恶性肿瘤。1989年统计其年发病率4.52/105,死亡率占恶性肿瘤第11位,男女之比为(1.4~3.7)∶1。淋巴瘤分为霍奇金病(HD)及非霍奇金淋巴瘤(NHL)2种。临床表现进行性、无痛性淋巴结肿大,HD有60%~80%,NHL约有53%首发于颈部。NHL40%还有脾肿大。13%~25%胃肠道肿瘤,HD则少见。治疗采用放射疗法(照射3~4周内达35~40 Gy)和化疗(MOPP方案)相结合。
淋巴瘤lymphoma
系一组原发于淋巴结或淋巴组织的肿瘤或类似肿瘤的疾病。本组疾病均属恶性,但程度不同。按其细胞成分分为淋巴肉瘤、巨滤泡性淋巴瘤。网状细胞肉瘤、淋巴网状细胞瘤。但其共同特点均为无痛性、进行性的淋巴组织增生。临床表现可见到淋巴结肿大并可压迫相邻近的器官,肝脾可肿大,淋巴结以外原发损害(扁桃体、鼻咽部、骨骼及皮肤等)、呼吸系统(受累及时)症状、肠道症状(原发于肠淋巴组织)、骨骼(以造血活跃的骨髓最易受侵犯)、皮肤及神经系统均可因受累及而出现相应的症状。淋巴结活组织病检可确定诊断。可放射或化疗。
淋巴瘤lymphoma
为原发于淋巴结或其他淋巴组织的淋巴细胞和组织细胞发生恶性增生而引起的肿瘤。临床表现有,淋巴结进行性无痛性肿大、不规则发热和肝脾肿大。淋巴结活检或穿刺可找到瘤细胞。可分何杰金淋巴瘤和非何杰金淋巴瘤两大类。应按病情分期进行放射或化疗,或两者联合交替应用。
淋巴瘤
淋巴瘤是原发于免疫系统淋巴组织的恶性肿瘤。其特点是淋巴细胞和组织细胞的恶性增殖和浸润。分何杰金(Hodgkin) 病(何杰金淋巴瘤) 和非何杰金淋巴瘤两大类。亚洲地区包括我国,以非何杰金淋巴瘤常见,Burkitt淋巴瘤极少见。何杰金病主要见于青壮年,而非何杰金淋巴瘤多见于成年和老年。
病因和发病机理 尚未完全阐明,其发病和下列因素有关。
❶感染,主要是病毒,部分病人血清中可有高滴度的抗EB病毒抗体,好发于非洲儿童的Burkitt淋巴瘤常可查到抗EB病毒抗体;
❷免疫缺陷,有先天性或后天性免疫缺陷者发病率增高,前者如先天性低球蛋白血症、Wiskott-Aldrich综合征; 后者如某些自身免疫性疾病(干燥综合征)、肾移植大量应用免疫抑制剂者。另外,尚与遗传、射线照射、种族等因素有关。近来一般认为,在诱因的刺激下,使免疫功能异常机体中肿瘤基因的活化或正常基因突变而致发病。
病理 主要是恶性淋巴细胞(或组织细胞)的大量增殖和浸润。同时伴有某些炎性细胞和纤维细胞增生,累及器官组织包括淋巴组织的结构和功能。何杰金病除在肿瘤组织可找到Reed-sternberg细胞外,尚可分:
❶淋巴细胞型;
❷结节硬化型;
❸混合细胞型和
❹淋巴细胞缺乏型等四个类型。非何杰金淋巴瘤则分为结节硬化型和弥散型两大类以及若干亚型。最近根据淋巴细胞的免疫标记,将淋巴瘤又分为T细胞型、B细胞型、组织细胞型和未定型。T细胞型包括原淋巴细胞淋巴瘤、蕈样霉菌病、慢性淋巴细胞白血病、免疫母淋巴细胞肉瘤;B细胞型包括淋巴细胞分化良好型淋巴瘤、慢性淋巴白血病、巨球蛋白血病、结节型淋巴瘤之淋巴细胞分化不良型、组织细胞型及混合细胞型、Burkitt淋巴瘤,免疫母淋巴细胞肉瘤;组织细胞型包括恶性网织细胞增生症,少见的弥漫性大细胞淋巴瘤,大部分由B淋巴细胞转化而来;未定型指干细胞淋巴瘤、何杰金病等。何杰金淋巴瘤含有T、B淋巴细胞和单核巨噬细胞,非何杰金淋巴瘤大部分属B淋巴细胞瘤。
临床表现 多有浅表淋巴结肿大(占90~93%),颈部淋巴结肿大占60~80%,腋下占6~12%,腹股沟占6~12%,原发纵隔淋巴结受累约占6~11%。肿大的淋巴结可活动,亦可粘连成块状,无痛,质稍硬。可因压迫神经或邻近器官而引起相应的症状和体征。如咳嗽、胸闷、呼吸困难、腹泻、腹痛、腹部肿块。晚期神经系统,心、肾、骨髓均可受累而出现各种症状和体征。均可查出不同程度的贫血,偶有血小板减少性紫癜,轻度或中度白细胞、嗜酸粒细胞增多。以多克隆性免疫球蛋白增高多见,晚期出现低球蛋白血症。皮试和淋巴结细胞活性均降低,常合并其他继发感染。
可取原发部位最大的淋巴结活检进行诊断,需反复取材,主要根据淋巴结病理改变并参照细胞表面的免疫标志做出确诊。
治疗 参照Ann Arbor分期法选择治疗方法对预后至为重要,此分期法主要用于何杰金病,非何杰金淋巴瘤亦可参用。分期法分四期。Ⅰ期: 病变位于横膈一侧,限于一个淋巴结区(Ⅰ)、单个结外部位或器官受累 (ⅠE)。Ⅱ期: 病变位于横膈一侧,两个或以上淋巴结区(Ⅱ)或间接一个结外部位或器官受累 (ⅡE)。Ⅲ期: 病变累及横膈两侧淋巴结(Ⅲ),或伴有一个结外部位或器官受累 (ⅢK),或伴脾受累 (ⅢS),或两者皆受累(ⅢES)。Ⅳ期: 一个以上结外器官受累,伴或不伴淋巴结受累。每期分A、B两型。A型无症状;B型有发烧、盗汗、体重减轻。通过放疗联合化疗,可使疾病5年存活率明显提高。Ⅰ、Ⅱ期何杰金病90%可存活8年以上;非何杰金弥散型淋巴瘤属Ⅲ、Ⅳ期、全身症状明显,年龄40岁以上并有重要器官受累,则预后不良。
淋巴瘤
淋巴瘤是淋巴网状组织的恶性肿瘤,分为何杰金(Ho-dgkin)病与非何杰金淋巴瘤两类。在何杰金病,肿瘤组织的细胞成分复杂,包括肿瘤性与反应性两种,呈肉芽肿样改变。在非何杰金淋巴瘤,肿瘤组织的成分比较单纯,以一种或两种细胞为主。在临床上最初以局部淋巴组织的进行性肿大为特点;在一定时间内,病变局限于一个解剖区的淋巴结或—个孤立的结外部位。随着病情的发展,病变可在淋巴系统内广泛扩散,或侵犯任何器官或组织,亦可侵犯造血系统,出现骨髓侵犯或(与)白血病。
流行情况 根据中国1973~1975年全国范围内人口死因调查,恶性淋巴瘤在我国的年死亡数为1.16/10万(男1.35,女0.96),占全部恶性肿瘤的1.73% (男1 68%,女1.77%),居肿瘤死因的第11位(男第9位,女第11位)。恶性淋巴瘤在各年龄组的年死亡人数随年龄的增长而上升:0~14岁组为0.31/10万人口;15~34岁组,0.52;35~54岁组,1.88;55~74岁组,5.26;75岁以上,7.93。但恶性淋巴瘤年死亡人数在各年龄组占全部恶性肿瘤年死亡人数的百分率,却随年龄的增长而下降:0~14岁组,7.05%;15~34岁组,4.44%;35~54岁组,1.72%;55~74岁组,1.24%; 75岁以上,1.30%。可见本病在青少年相当重要。
国内各民族各地区淋巴瘤的分布差异不大,但也有个别民族(如哈萨克族)与地区(如男性患者在江苏、安徽、湖南、云南等省的某些地区,女性患者在安徽、湖南、陕西、西藏的某些地区)淋巴瘤的死亡率较高。这些差别是否有病因学上的意义,值得进一步探讨。
与世界其他各国比较,国内恶性淋巴瘤的年死亡数,低于大多数国家(见表1)。
表1 中国与各国恶性淋巴瘤死亡情况的比较
(WHO死亡统计,1978)
| 国家 | 年死亡数/10万人口 (世界调整率) | 累积死 亡率 (0~74 岁) (%) | 占癌 死亡 的% | 男/女 | ||
| 男 | 女 | 总 | ||||
| 以色列 新西兰 美 国 澳大利亚 瑞 士 捷 克 东 德 智 利 日 本 南斯拉夫 中 国* 埃 及 | 8.72 9.70 8.87 7.70 7.66 6.57 5.61 4.66 4.28 4.04 1.81 0.81 | 7.62 6.38 5.82 5.49 4.85 4.17 3.41 2.86 2.32 2.18 1.31 0.22 | 8.16 7.82 7.19 6.49 5.94 5.29 4.27 3.68 3.22 2.95 1.56 0.42 | 0.75 0.87 0.80 0.71 0.65 0.58 0.47 0.39 0.37 0.32 0.20 0.05 | 6.56 5.44 5.47 5.14 4.32 3.25 3.26 2.68 2.76 2.00 1.13 1.43 | 1.04 1.52 1.52 1.40 1.58 1.58 1.65 1.63 1.84 1.87 1.38 3.68 |
*按中国调整率:男1.35,女0.96,总1.16
据国内12个单位收治的4,023例恶性淋巴瘤患者中,何杰金病1,173例,占29.1%; 非何杰金淋巴瘤2,850例,占70.9%(肿瘤防治研究,1976)。
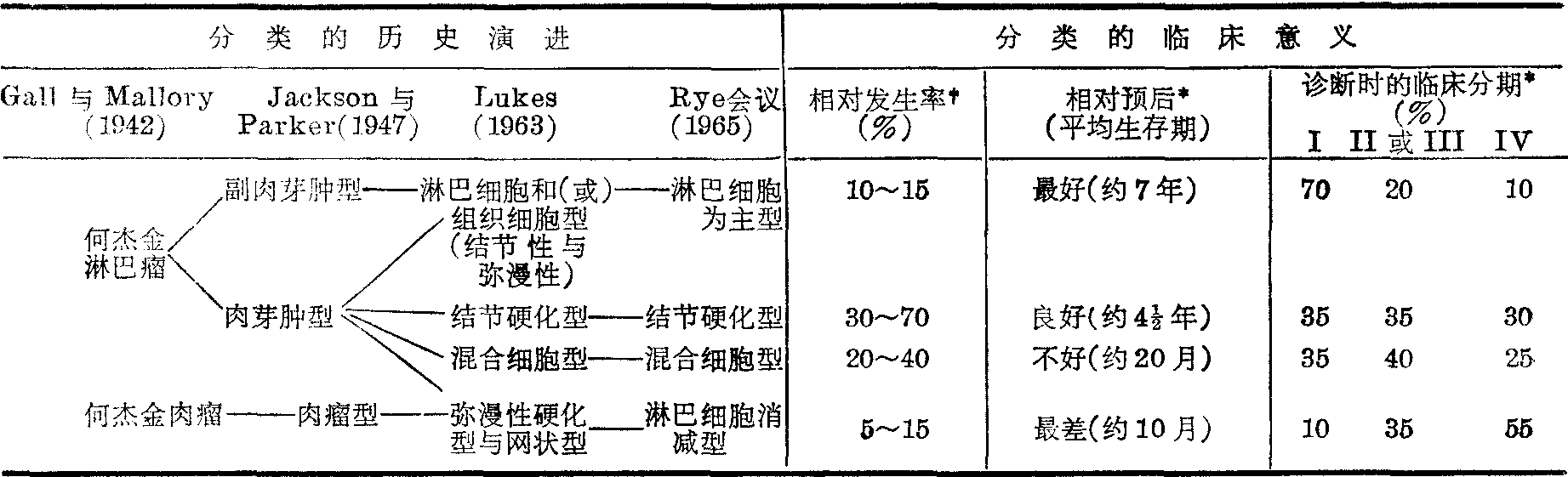
分类 淋巴瘤的现代分类开始于1940年以后,当时划分为何杰金病与非何杰金淋巴瘤两类,至今仍获得一致的公认。Gall与Mallory (1942)将何杰金病分为淋巴瘤与肉瘤两类,预后完全不同,但过于简单。Jackson与Parker (1947)进一步将何杰金淋巴瘤分为副肉芽肿与肉芽肿两型,但由于所有何杰金病的病例中,近90%属于肉芽肿型,此种分类法的实际价值不大。主要根据Lukes等的研究,对肉芽肿型作了进一步的划分,在Rye会议(1965)得到了通过。根据此种分类法,各类的发生率、预后与诊断时的临床分期有明显的不同,而且在发病与扩散方式上也有一定差别,因此,当前在国际上被广泛采用。何杰金病分类的演进与其临床意义见表2。
1940年以前,除蕈样肉芽肿于1835年由Alber描述以外,非何杰金淋巴瘤(即何杰金病以外的各种恶性淋巴瘤)主要包括淋巴肉瘤、网状细胞肉瘤与滤泡性淋巴瘤三类。1940~1970年非何杰金淋巴瘤分类的演进见表3。1966年Rappaport分类是在Gall和Mallory(1942)与Gall和Rappaport (1958)分类的基础上提出来的。本分类系根据活体淋巴组织有无滤泡形成,分为结节性与弥漫性两类,每一类又根据细胞的主要类型与其分化程度进一步加以划分。本分类法见表4。
一般说来,上述分类法与患者的预后关系密切。淋巴细胞型较组织细胞型的预后好,高分化细胞型较低分化细胞型预后好,结节性较弥漫性预后好。在发生率方面,根据统计数字,结节性低分化淋巴细胞型与弥漫性组织细胞型最高,均在19~30%之间; 其次为弥漫性低分化淋巴细胞型 (14~20%) 与结节性混合细胞型 (10~
表2 何杰金病分类的演进与其临床意义
* 根据S.Monfardini等(1978)的数字
* 根据W.St C.Symmers(1978)引用的数字
表3 1940~1970年非何杰金淋巴瘤分类的演进

表4 非何杰金淋巴瘤的Rappaport分类(1966)
| 结 节 性 | 弥 漫 性 |
| 高分化淋巴细胞型(NWDL) 低分化淋巴细胞型(NPDL) 混合细胞型(NM) 组织细胞型(NH) | 高分化淋巴细胞型(DWDL) 低分化淋巴细胞型(DPDL) 混合细胞型(DM) 组织细胞型(DH) 未分化型(DU) |
由于此种分类法具有相当多的优点,只依靠传统的病理组织学方法,简便易行;特点明确,具有可重复性;与预后关系密切,对临床治疗有一定的指导意义。因此,直到今日,本分类法在国际上,尤其是在美国,仍广泛应用。
自1966年以来,人们对淋巴细胞的认识有了重大进展。现已确知淋巴细胞是高等动物的免疫活性细胞,主要分为两个亚群,其一为胸腺依赖性淋巴细胞,通常称T淋巴细胞,执行机体细胞免疫的任务。另一类为B淋巴细胞,执行体液免疫的任务。在鸟类,淋巴样干细胞在胚胎期通过腔上囊的作用,发育成为B淋巴细胞。在哺乳动物,肠道淋巴组织或骨髓可能具有鸟类腔上囊的作用。骨髓淋巴细胞来自淋巴样干细胞,经过胸腺与类腔上囊组织的作用,分别发育成为未致敏的T细胞与B细胞(见图)。在接受抗原刺激以后,经过转化,前者发育为致敏的T细胞,后者发育为浆细胞与致敏的B细胞。如相同抗原第二次在体内出现,致敏的淋巴细胞将于较短时间内作出更强烈的反应。
T细胞的转化过程比较简单,经过T原免疫细胞后,即成为致敏的T淋巴细胞。各阶段T细胞的表面均有羊红细胞受体,可自发地和羊红细胞形成玫瑰花结(E+)。B细胞的转化过程比较复杂,当第一次接受抗原刺激时,致敏的B淋巴细胞即由淋巴结的皮质区进入淋巴滤泡,经过小裂细胞、大裂细胞、小无裂细胞、大无裂细胞等阶段,然后离开滤泡进入滤泡间区,转化为B原免疫细胞。裂细胞是根据细胞核出现裂痕而命名的,基本上是不分裂的,而无裂细胞则是滤泡中的分裂细胞。裂细胞与无裂细胞又统称为滤泡中心细胞。因此,具有滤泡结构的结节性或滤泡性淋巴瘤基本上由B细胞组成。在滤泡间区的原免疫细胞直接或通过浆细胞样淋巴细胞,发育成为能合成并分泌免疫球蛋白的浆细胞。
各阶段的B细胞表面没有羊红细胞受体,但有补体第3成分(C3)的受体,用羊红细胞、抗羊红细胞抗体和补体的复合物与B细胞表面的C3受体结合,也可形成玫瑰花结(EAC+)。此外,B细胞表面还携带免疫球蛋白(S-Ig+),浆细胞浆内合成并分泌免疫球蛋白(C-Ig+),均可用特殊方法显示出来。
淋巴细胞在转化过程中,由原来胞浆少,核固缩的小淋巴细胞转化为体积大(可达原来的4倍)、胞浆(嗜派若宁)多、胞核大、染色质呈细网状、出现核仁并有分裂能力的大细胞。上述大裂细胞、小无裂细胞、大无裂细胞以及T与B原免疫细胞均属于大细胞的范畴。过去误认这些
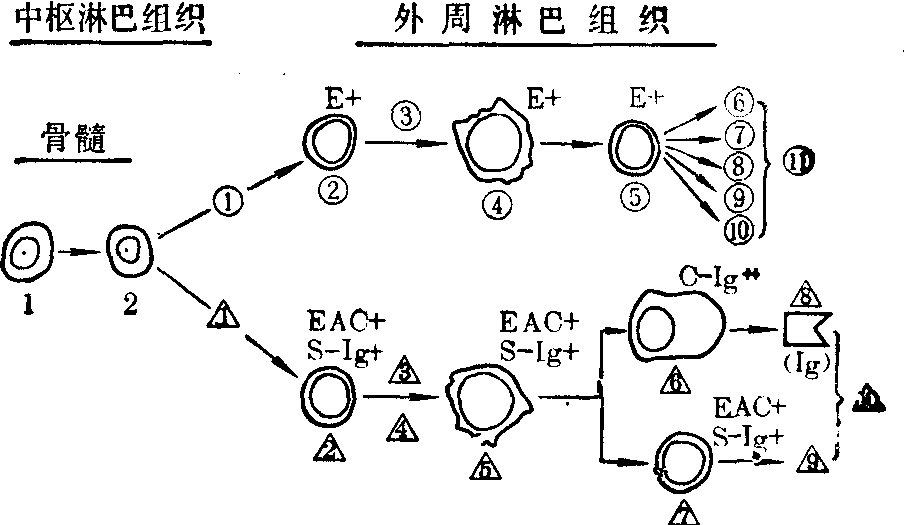
淋巴细胞的发育、分化及其对抗原刺激的反应
E+:羊红细胞受体阳性(细胞与羊红细胞形成自然玫瑰花结)
EAC+:补体3受体阳性(细胞、羊红细胞与其抗体及补体复合物形成玫瑰花结)
S-Ig+:细胞表面携带Ig
C-Ig+:细胞浆内合成并分泌Ig
Ig:免疫球蛋白
1.淋巴样干细胞 2.淋巴细胞
❶胸腺
❷未致敏T细胞
❸抗原
❹转化中的T细胞
❺致敏T细胞
❻介体释放
❼促进功能
❽细胞毒作用
❾抑制活动
❿记忆(11)细胞免疫 类腔上囊组织
类腔上囊组织  未致敏B细胞
未致敏B细胞 抗原
抗原  促进T细胞吞噬细胞
促进T细胞吞噬细胞 转化中的B细胞
转化中的B细胞  浆细胞
浆细胞 致敏B细胞
致敏B细胞  抗体
抗体 记忆
记忆  体液免疫
体液免疫
因此,目前在国际上应用较广的Rappaport(1966)分类在理论上已经陈旧,不符合当前人们对淋巴细胞的认识,必须加以改进。此外,在原来的分类中,未将特殊类型淋巴瘤,如蕈样肉芽肿、浆细胞瘤、伯基特(Burkitt)淋巴瘤等包括在内。不过,如何改进尚有许多不同的意见,表5至表9是当前几种值得重视的建议。至今尚未出现
表5 Lukes与Collins(1974)分类法
| Ⅰ.U细胞(非B或T)型 Ⅱ.T细胞型 蕈样肉芽肿与Sezary综合征 扭曲淋巴细胞型 原免疫细胞肉瘤(T细胞) |
| Ⅲ.B细胞型 小淋巴细胞型(慢淋) 浆细胞样淋巴细胞型 滤泡中心细胞型 小裂细胞 大裂细胞 小无裂细胞 大无裂细胞 原免疫细胞肉瘤(B细胞) Ⅳ.组织细胞型 Ⅴ.不能分类 |
表6 Kiel分类(1975)
| 低度恶性 |
| 恶性淋巴瘤,淋巴细胞型(慢淋与其它) 恶性淋巴瘤,淋巴浆细胞样细胞(免疫细胞)型 恶性淋巴瘤,中心细胞型 恶性淋巴瘤,原中心细胞-中心细胞型 滤泡性a 滤泡性a与弥漫性 弥漫性a |
| 高度恶性 |
| 恶性淋巴瘤,原中心细胞型 恶性淋巴瘤,原淋巴细胞型 Burkitt型 扭曲细胞型 其它 恶性淋巴瘤,原免疫细胞型 |
a 伴发或不伴发硬化
表7 世界卫生组织分类法
(Mathe与Rappaport 1975)
| 结节性淋巴肉瘤 |
| 幼淋巴细胞型或 幼与原淋巴细胞型 裂细胞 无裂细胞型 弥漫性淋巴肉瘤 淋巴细胞型 淋巴细胞浆细胞型 幼与原淋巴细胞型 裂细胞型 无裂细胞型 原淋巴细胞型 (包括扭曲细胞型) 原免疫细胞型 Burkitt瘤 蕈样肉芽肿 网状肉瘤 |
表8 英国淋巴瘤研究分类(1973年)

表9 A 非何杰金恶性淋巴瘤分类*
(1982年中国淋巴瘤病理协作组上海会议修订方案)
| 一、恶性淋巴瘤,滤泡性 低度恶性:小裂细胞型、混合细胞型 中度恶性:大裂或无裂细胞型 |
| 二、恶性淋巴瘤,弥漫性 低度恶性:小淋巴细胞型、淋巴浆细胞样 中度恶性:裂细胞型(小及/或大)、混合(裂-无 裂)细胞型 |
| 高度恶性:无裂细胞型(小及/或大)、原免疫细胞 型、透明细胞型、多形细胞型、原淋巴 细胞型(扭曲细胞型、非扭曲细胞型、 中圆细胞型)、浆细胞型、蕈样肉芽肿 (Sezary综合征)、伯基特(Burkitt) 淋巴瘤、组织细胞型、组合性淋巴瘤、 未定型(按细胞大、中、小或混合注明, 并写出考虑的类型) |
| Ⅰ.B细胞系淋巴瘤:B小淋巴细胞型、浆细胞样淋巴 细胞型、(大、小)裂细胞型、混合细胞型、大无裂细 胞型、B原免疫细胞型、浆细胞型、Burkitt型 |
| Ⅱ.T细胞系淋巴瘤:原淋巴细胞型、原免疫细胞性淋 巴结病样T细胞型、T原免疫细胞型、透明细胞 型、多形细胞型、蕈样肉芽肿-Sezary综合征-皮 肤T细胞型、小淋巴细胞型、单形细胞型、Lenn- ert T细胞型 |
| Ⅲ.组织细胞肉瘤 Ⅳ.何杰金病:淋巴细胞/组织细胞为主型、结节硬化 型、混合细胞型、淋巴细胞消减型 |
| Ⅴ.未分类的淋巴瘤 Ⅵ.不能分类 |
* 为保持本文名词的统一,作者对原文的某些用字作了修改,如将“母”改为“原”;外文人名,除何杰金外,一概应用原文。
为简明计,将亚型中“淋巴瘤”省略。
本表引自中华肿瘤杂志5(2):151页,1983.
一种能为多数专家所接受的分类方法。
分期 为了确定病变的扩展范围,以便采用适当的治疗措施,Dorothy Reed (1902)首先试图将何杰金病分为两期,全身状况正常为第一期,出现进行性衰弱、恶病质、贫血、发热等则为第二期。Peters(1950)根据淋巴结区受侵的数目,将何杰金病分为Ⅰ、Ⅱ、Ⅲ三期,每期又分为A(无全身性症状)与B(有全身性症状)两个亚期。这个分期法的主要缺点是只考虑病变侵犯淋巴组织(包括淋巴结,胸腺,脾与鼻咽环)的范围,而将病变侵犯淋巴结以外的各器官均包括在Ⅲ期之内,使Ⅲ期患者的预后难以推测。为补救这一缺点,1965年在美国纽约Rye举行的何杰金病国际会议上制订了新的分期方法,将原来Ⅲ期中的结外病变单独分出成为Ⅳ期,但将单个结外器官的广泛病变(发展快,预后恶劣)同列入Ⅳ期,仍然对临床治疗缺乏指导意义。
目前国际上广泛采用的何杰金病分期法,系根据1971年Ann Arbor国际会议对上述分类法所进行的修正,具体内容如下:
Ⅰ期:病变涉及一个淋巴结区(Ⅰ)或一个淋巴系统以外的器官或部位(ⅠE)。
Ⅱ期: 病变涉及膈肌一侧的二个或更多的淋巴结区(Ⅱ)或—个以上的淋巴结区伴发一个结外器官或组织的局部侵犯(ⅡE)。
Ⅲ期:病变涉及膈肌两侧的淋巴结区(Ⅲ),或伴发结外器官或组织的局部侵犯(ⅢE),或脾脏侵犯(Ⅲs),或两者都受侵犯(ⅢSE)。
Ⅳ期:在淋巴结、脾脏、鼻咽环之外,一个或多个结外器官或组织的广泛侵犯,如骨髓(M)、肺实质(L)、胸膜(P)、肝脏(H)、骨胳(O)、皮肤(D)等,分别以相应的字母注明。
每期又再分为A(无全身性症状)或B(出现以下症状:6个月内原因不明的体重减轻10%或以上; 38℃以上原因不明的反复发热;盗汗)。
根据解剖部位,淋巴区确定如下:
膈肌以上:鼻咽环;颈部;纵隔或肺门;锁骨下;腋与胸部;滑车上与臂部。
膈肌以下:脾脏;主动脉旁;髂部;腹股沟与股部;肠系膜;腘窝。
以上分期方法同样适用于非何杰金淋巴瘤。
为能准确地做好分期,必须进行各项有关检查,以便发现隐匿病灶。临床分期常用的检查方法包括以下各项:
(1) 详细病史,特别注意到全身性症状。
(2)全面体格检查,特别注意到淋巴结肿大,咽淋巴环状况,肝脾肿大,骨胳压痛等。
(3) 淋巴结活检的病理学检查。
(4)放射学检查:胸部正侧位,必要时进行体层摄影、骨胳摄影等。
有条件时进行电子计算机X线体层摄影检查、肝脾核素扫描及(或)双下肢淋巴造影。
(5)实验室检查:全面血细胞计数,血红蛋白测定,血沉,骨髓涂片检查。
❶肝功能检查。至少包括转氨酶,转肽酶,碱性磷酸酶,血清蛋白电泳。
❷肾功能检查:包括尿常规,血尿素氮,非蛋白氮,肌酐,尿酸与电解质。
很多临床资料均证明,只靠一般临床方法很难发现淋巴瘤的隐匿病灶,尤其是腹腔的隐匿病灶,因此临床分期常不能反映患者的真实情况。例如Castellani等(1977)对119例未经治疗的非何杰金淋巴瘤进行临床分期,发现Ⅰ与ⅠE期占30%,Ⅱ与ⅡE期25%,Ⅲ与ⅢE期34%,Ⅲs与ⅢES期3%,Ⅳ期8%。经过各种可能的病理学检查以后,Ⅰ与ⅠE期下降至16%,Ⅱ与ⅡE期至18%,Ⅲ与ⅢE至18%,而Ⅲs与ⅢES则上升至11%,Ⅳ期上升至37%。由此可见淋巴瘤的病理分期十分重要。但由于条件所限,病理分期只能在少数有条件的单位进行。病理分期常用的检查方法包括:
❶临床分期的全面检查。
❷双下肢淋巴造影。
❸剖腹探查: 何杰金病各型与非何杰金淋巴瘤的结节性与弥漫性高分化淋巴细胞型、结节性低分化淋巴细胞型与结节性混合细胞型Ⅰ与Ⅱ期宜尽量争取做剖腹探查;Ⅲ期视病人对手术耐受力,选择地做;Ⅳ期不做。非何杰金淋巴瘤其他各型Ⅰ至Ⅲ期选择地做,Ⅳ期不做。剖腹探查时,进行脾切除,肝左、右叶活检(楔形切除与针刺活检),脾门、主动脉旁与腹膜后淋巴结活检(必要时包括髂淋巴结) 与髂脊骨髓活检。在需要保存生育能力的妇女,将卵巢移位,避免以后的放射损伤。最后在脾蒂、卵巢与淋巴结切除部位放置金属夹,为以后的放射治疗定位。
❹必要时作以下检查: 全肺体层摄影,纵隔体层摄影,静脉肾盂造影,骨胳摄影等;以及骨胳核素扫描;免疫指标测定。
- 朝廷的法律是什么意思
- 朝廷的纲纪是什么意思
- 朝廷的纲纪法度是什么意思
- 朝廷的统治是什么意思
- 朝廷的谋划是什么意思
- 朝廷的谋略是什么意思
- 朝廷的赏赐是什么意思
- 朝廷的重大决策和谋略是什么意思
- 朝廷确定的军事谋略极其正确是什么意思
- 朝廷给予的俸禄是什么意思
- 朝廷给假是什么意思
- 朝廷缺清要官是什么意思
- 朝廷缺清要官①是什么意思
- 朝廷自为苍生计,竟出和戎第一筹。是什么意思
- 朝廷若无人。是什么意思
- 朝廷莫如爵,乡党莫如齿是什么意思
- 朝廷表态——一言为定是什么意思
- 朝廷诸王遣使非军情急务禁用金银字圆符是什么意思
- 朝廷贵二陆,屡闻天语温。是什么意思
- 朝廷赠的僧衣是什么意思
- 朝廷还有三门子穷亲是什么意思
- 朝廷还有三门子穷亲戚是什么意思
- 朝廷重英彦,时辈分圭璧。是什么意思
- 朝廷除授官职是什么意思
- 朝廷颁发的重要法令是什么意思
- 朝廷高官是什么意思
- 朝廷,家庭是什么意思
- 朝开幕落花是什么意思
- 朝开暮落是什么意思
- 朝开暮落花是什么意思
- 朝弄是什么意思
- 朝弄琼箫下彩云,夜踏金梯上明月。是什么意思
- 朝张暮李是什么意思
- 朝弼是什么意思
- 朝归紫阁早,漏出建章迟。是什么意思
- 朝彦是什么意思
- 朝彩是什么意思
- 朝彻是什么意思
- 朝彻见独是什么意思
- 朝律是什么意思
- 朝忘其事,夕失其功是什么意思
- 朝忘其事,夕失其功。是什么意思
- 朝思夕想是什么意思
- 朝思夕计是什么意思
- 朝思暮念是什么意思
- 朝思暮想是什么意思
- 朝思暮想,自家空恁添清瘦。是什么意思
- 朝恩是什么意思
- 朝愣是什么意思
- 朝成夕毁是什么意思
- 朝成暮毁是什么意思
- 朝成暮遍是什么意思
- 朝房是什么意思
- 朝打暮骂是什么意思
- 朝扣富儿门,暮随肥马尘.残杯与冷炙,到处潜悲辛是什么意思
- 朝折暮折是什么意思
- 朝报是什么意思
- 朝拜是什么意思
- 朝拜圣地是什么意思
- 朝拜天是什么意思