脊髓挫裂伤
脊髓挫裂伤最常见,多继发于脊柱骨折脱位。因系钝性损伤,故损伤范围常比较广泛,所引起的截瘫也比较严重。挫裂伤可在硬膜、脊髓和脊髓血管造成一系列的病理改变。病变的轻重和暴力大小有直接关系,暴力大者不但局部脊髓可能全部被挫伤,其上下相邻数节的脊髓组织也可能因牵拉、压挤、水肿或血运障碍而受到不同程度的损害。故神经缺陷高于损伤平面或伤后截瘫平面不断上升者预后多不佳。
按伤后时间的不同,脊髓挫伤的病理改变可分为早、中、晚三期:
(1) 早期: 伤后三周以内。硬膜外可见小血肿,一般约为1~2ml。硬膜搏动多消失,硬膜内面、蛛网膜及软脑膜可见小出血点,脊髓挫伤处肿胀,呈发蓝的红色。局部血管模糊,脊髓搏动多消失。伤后脊髓水肿逐渐加重,48小时后达最高峰。镜下可见脊髓灰质中有许多小出血点,并向周围白质扩散。有时可见较大血肿,挫伤严重者脊髓中央可有出血性坏死,灰白质界限消失。坏死区可见许多空泡。镜下可见轴突断裂,神经细胞变形,染色体溶解,尼氏体消失。稍晚可见多核白细胞浸润。
根据动物实验,严重打击脊髓后30分钟,中央灰质中可见少数小出血点。两小时后出血点扩大,可见白细胞及小胶质细胞反应,神经元细胞核不清,胞浆模糊,尼氏体消失。4小时后原中央灰质出血发展为出血性坏死,并波及周围白质,24小时后,出血性坏死的面积进一步扩大,周围仅剩余一圈白质。产生中央出血性坏死的原因有血管原说和神经原说两种:
血管原说: Dohrmann等人应用电镜观察,发现中等强度打击脊髓后5分钟,可见毛细血管后小静脉扩张。15~30分钟后红细胞通过血管壁裂隙漏出到小静脉的周围。随着时间的增加,破裂的部分增多,程度加重。有的作者发现,严重打击脊髓后,局部产生较正常多4倍的儿茶酚胺样的荧光物质。无论是小静脉出血,还是儿茶酚胺类物质积聚,都将使脊髓的血流量明显下降,因而局部组织的氧张力也明显降低。在正常情况下,脊髓的血流量只有脑组织的30~45%。局部血流量减少和氧张力降低到一定程度就会使对缺血缺氧很敏感的脊髓组织发生坏死。
神经原说: 预先切断高位脊髓,一周后再打击低位脊髓,则局部病损面积大为减少。如只切断高位脊髓的半侧,再打击低位脊髓,则断侧病损轻微而健侧病变严重。如预先切断打击处附近的三对神经后根,再打击脊髓,局部病损也大为减轻。上述实验表明,中央出血性坏死的出现需要上位脊髓及局部神经后根的完整。
小出血点及神经组织坏死自溶均可形成空洞,神经纤维的轴浆液积聚,呈小囊状,互相融合,也可形成空洞,有的学者认为脊髓断端的自溶及囊肿形成系局部有大量溶酶体积聚,并释放出大量组织溶解酶的结果。
(2) 中期: 伤后3周至月余。此期的特点是坏死组织的吸收。脊髓苍白,与周围组织粘连。神经组织坏死呈干酪状。镜下可见淋巴细胞浸润及巨噬细胞增殖,后者能吞噬含类脂质的脊髓组织碎片和清理坏死组织。神经组织缺损处可见成纤维细胞和小胶质细胞浸润、增殖。
(3) 晚期: 伤后月余至数月。脊髓挫伤处可见组织修复的不同阶段。最后局部脊髓组织为纤维性或胶质性瘢痕所代替,因而伤处脊髓发硬变细。
脊髓挫裂伤多见于开放性损伤。根据损伤的程度,有不全断裂和完全断裂两种。脊髓挫裂伤的病理改变已如前述,伤处先为血肿所充填,脊髓断端坏死,空泡形成,日后两断端之间的空隙为瘢痕组织所充填。故损伤后,损伤平面以下的反射、运动、感觉、呼吸(限于颈髓损伤)、肠管、膀胱、植物神经、性功能等生理功能都发生一系列改变。损伤平面越高,对上述生理功能的影响越广泛,损伤越严重,对生理功能的影响越深刻。损伤后的早期,上述各种生理功能几乎都处于不同程度的抑制状态,是谓脊髓休克期。休克期过后,脊髓的各种反射功能逐渐恢复,是谓休克恢复期(见“脊髓休克”)。
脊髓完全挫裂性损伤包括脊髓完全断裂和严重挫伤,后者虽未全断,但脊髓广泛液化坏死,或形成空洞,或为瘢痕组织所代替,其后果和完全断裂相同。此种损伤的临床表现为受伤平面以下运动、感觉、大小便、植物神经及性功能等完全丧失。脊髓损伤平面的定位可根据感觉丧失的平面而定(图1)。
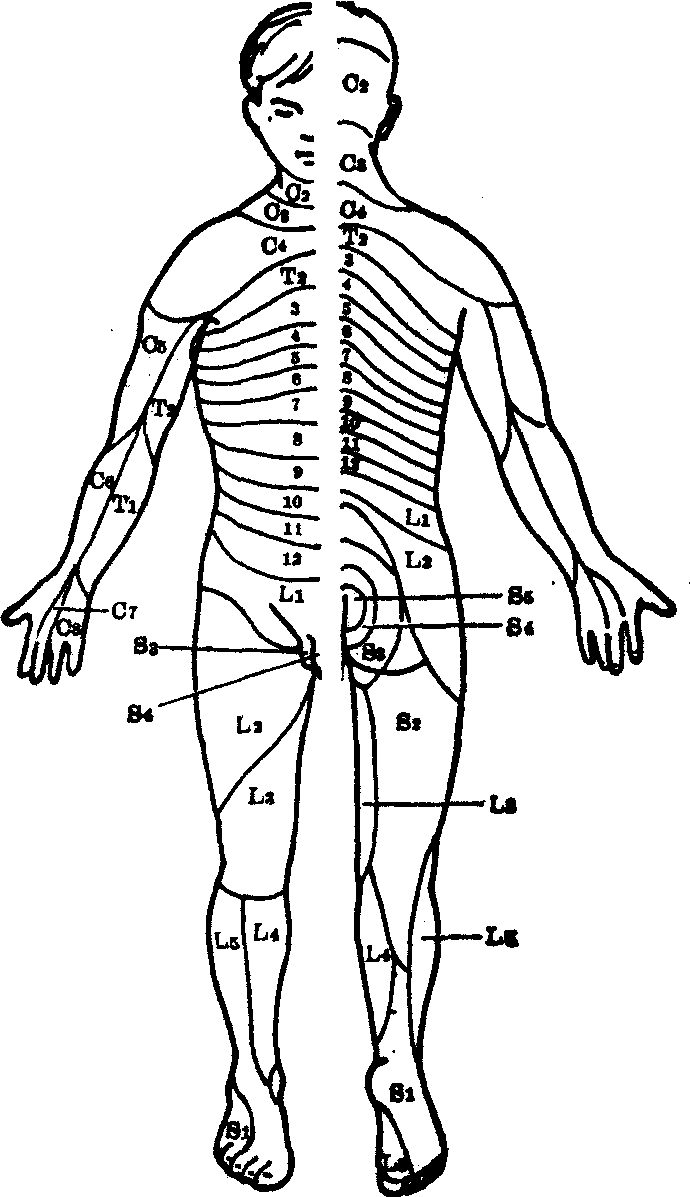
图1 脊神经支配的皮区
临床可作Queckenstedt试验、H反射试验、皮质诱发电位(S. E. P.)等检查协助诊断。
(1) Queckenstedt试验: 轻度挫伤奎肯试验及脑脊液化验检查可无异常发现。较重或严重脊髓挫伤奎肯试验可为部分性或完全性梗阻,脑脊液化验可见新鲜出血,偶见挫伤之神经组织碎片。脑脊液蛋白含量初期与出血量相一致,以后蛋白含量随有无梗阻而变化,梗阻者蛋白增加。X线平面检查,除颈椎和下腰椎外,脊髓损伤程度与脊椎骨折脱位成正比。脊髓造影的常用药为碘苯酯Myodil和Conray。脊髓轻度挫伤,碘剂可部分通过,严重挫裂伤可完全梗阻。梗阻平面与损伤平面一致,造影剂呈梳状,晚期因有粘连,梗阻平面以下呈蜡泪状,若硬膜下积液或血肿,碘剂可呈杯口样缺损。神经根囊撕裂,碘剂可进入囊内而呈束袋状。
(2) H反射试验: 即刺激腓总神经则腓肠肌收缩。该试验可测定脊髓中央灰质神经元联合的完整性。伤后H反射持续消失,则说明脊髓神经元联合破坏。
(3) S. E. P.: 如连续刺激周围神经,每秒20次以上,可在相应的大脑皮层区记录到累加的感觉诱发电位,持续约半秒钟双侧S. E. P.正常,说明后束传导正常。这一检查方法目前尚不能用于临床。
根据病史、症状、体征、X线片、脑脊液动力学及化学检查和特殊造影等一系列检查,诊断多无困难,但在损伤早期,要确定是器质性损伤还是暂时性的功能抑制,以及器质性损伤的程度,仍有很多困难。在鉴别诊断方面本病应与椎间盘脱出、脊髓空洞症,癔病性瘫痪、硬膜外脓肿、脊髓血管畸形出血、脊髓肿瘤或脊髓炎鉴别。
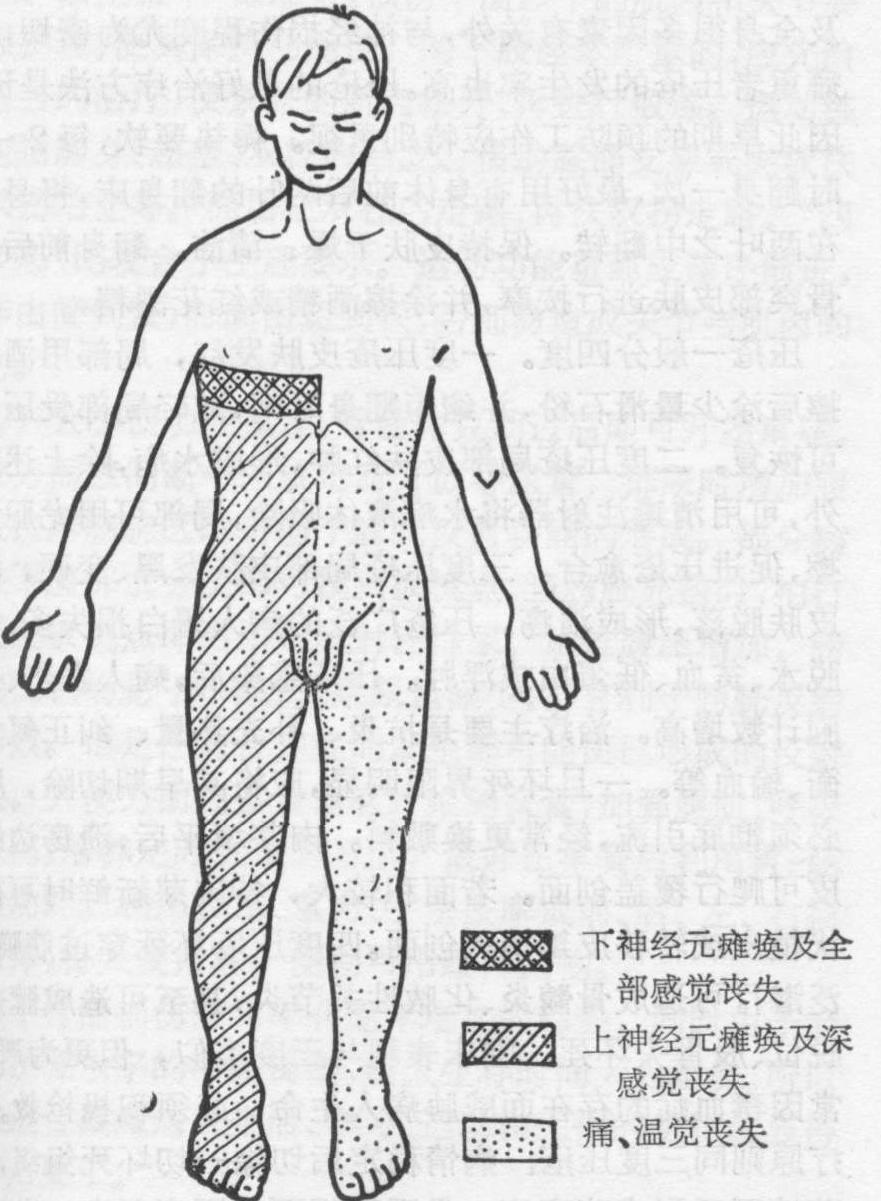
图2 Brown-Sequard综合征示胸髓右半侧横断所产生的运动和感觉丧失的范围
脊髓不全挫裂性损伤 布朗、塞卡尔综合征(Brown-Sequard综合征)。多发生在颈髓或上部胸髓。伤侧平面为下神经元瘫痪及各种感觉丧失。对侧痛、温觉丧失(图2)。因刀刺伤者,症状比较整齐、典型,因脊柱骨折脱位所造成的半侧损伤典型者少,多数仅系伤侧肌肉瘫痪较重,痛、温觉较好,对侧肌肉瘫痪较轻,但痛温觉丧失较多而已。如半侧损伤发生在脊髓圆锥或马尾,则运动和感觉丧失都只限于伤侧。
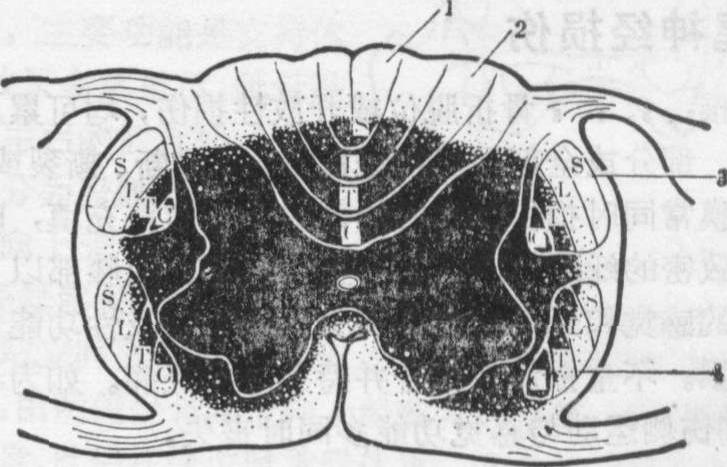
图3 脊髓中央综合征的横切面图
1.薄束 2. 楔状束 3. 皮质脊髓侧束 4. 脊髓丘脑侧束
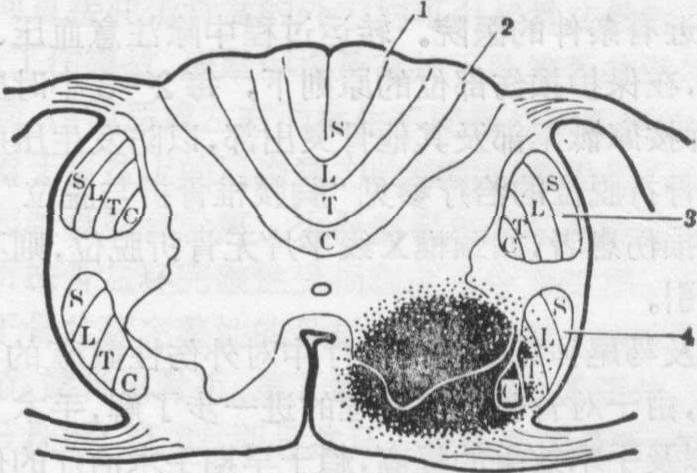
图4 脊髓前角损伤的横切面图
1.薄束 2. 楔状束 3.皮质脊髓侧束 4. 脊髓丘脑侧束
脊髓前部综合征 脊髓前半部损伤常累及脊髓前角、侧角、前束及侧束,甚至也可累及部分后束。临床上表现为损伤平面以下运动、痛、温觉,大小便功能、血管舒缩功能部分或全部丧失,唯后束功能大部或全部保留,脊髓前部综合征的产生可能与下列因素有关:
❶椎体后缘直接压迫脊髓前部;
❷脊髓前部血管损伤;
❸脊髓后束纤维粗大,对外伤有较强的抵抗力。
脊髓中央综合征 脊髓灰质血运丰富,对损伤敏感,因而脊髓挫伤后易发生中央出血性坏死,临床多见于颈髓损伤,其特点为近端(上肢)瘫痪较重,而远端(下肢)瘫痪较轻(图3)。因在皮质脊髓侧束中到颈髓或胸髓去的纤维靠近脊髓中央,故受伤较重,而到腰髓或骶髓去的纤维靠外,故损伤较轻。
脊髓前角或前根损伤 前角损伤多因前角内出血或空洞形成所致,可为单侧或双侧,可累及几个节段(图4)。临床表现仅为受累肌群呈弛缓性瘫痪。单纯神经根损伤较少,好发于单侧,累及范围较小。前根损伤后,神经膜套撕脱,脑脊液漏出,局部可形成囊袋状,碘剂造影可进入囊内,借此可与前角损伤鉴别。
- 男子而妒,则天下有才君皆罹其毒;女子而妒,则天下有色者皆遭其陷是什么意思
- 男子肯听妇人言是什么意思
- 男子自称是什么意思
- 男子自觉豪爽潇洒,放荡不羁是什么意思
- 男子船过水没痕是什么意思
- 男子薄情负心是什么意思
- 男子被人拍腿相谑羞忿自尽案是什么意思
- 男子被阉割是什么意思
- 男子装扮成女子是什么意思
- 男子裹腿或穿布袜前包脚的布条是什么意思
- 男子要偷妇人隔重山,女人要偷男子隔重纸是什么意思
- 男子要偷妇人隔重山,女子要偷男子隔层纸是什么意思
- 男子谪运是什么意思
- 男子貌美是什么意思
- 男子贪恋女色是什么意思
- 男子超过二十岁是什么意思
- 男子足球赛是什么意思
- 男子身边妻妾成群或心爱的女人很多是什么意思
- 男子轻薄放荡是什么意思
- 男子轻量级赛艇是什么意思
- 男子还没有娶妻是什么意思
- 男子迷恋嫖妓是什么意思
- 男子迷恋美色,挑逗、勾引女人是什么意思
- 男子酒疸方是什么意思
- 男子醉倒的秀雅风姿是什么意思
- 男子长得十分俊美是什么意思
- 男子长期没成家是什么意思
- 男子阳虚方是什么意思
- 男子阴易方是什么意思
- 男子阴疮方是什么意思
- 男子阴肿方是什么意思
- 男子顶发理平是什么意思
- 男子项目是什么意思
- 男子须知是什么意思
- 男子风姿挺秀,酒后醉倒的风采是什么意思
- 男子高挺起的大腹是什么意思
- 男孟母教合三迁是什么意思
- 男孩是什么意思
- 男孩与蛇是什么意思
- 男孩乳房增大的原因是什么意思
- 男孩和女孩是什么意思
- 男孩女孩是什么意思
- 男孩子不吃十年闲饭是什么意思
- 男孩气的女孩是什么意思
- 男孩的发髻是什么意思
- 男孩的生殖器是什么意思
- 男孩要求比女孩晚入学,你怎么看是什么意思
- 男孩,儿子是什么意思
- 男宝胶囊是什么意思
- 男宠是什么意思
- 男客是什么意思
- 男客人是什么意思
- 男客伙里是什么意思
- 男客家是什么意思
- 男客陶里是什么意思
- 男室女家是什么意思
- 男家是什么意思
- 男家头是什么意思
- 男家或女家向对方提议结亲是什么意思
- 男家送给女家的订婚礼是什么意思