侧支循环
血管主干近侧分枝和远侧分支之间所形成的吻合,正常情况下侧支较细小,但在病理情况下,如血管干受阻塞或结扎时,血液的正常运行受到阻碍,侧支的管径扩张,血液便通过侧支吻合到达血管干的远侧段。侧支循环的建立显示出血管系统的适应能力和可塑性,在临床上有重要的意义。
侧支循环
机体某一局部的主要血管 (动脉或静脉) 的血流受阻后,该部原有吻合支的血管扩张,形成旁路,使血液迂回地通过这些旁路,恢复了循环,这种循环途径称为侧支循环,又称为代偿性循环。
有效侧支循环形成的条件有以下三点:
❶原有血管间必须有足够的吻合支。正常时有些动脉 (如肠系膜动脉的小分支)为网状分支,其间有许多吻合支,容易建立侧支循环; 有的动脉(如脾、肾的小动脉分支)作树枝状分支,彼此之间很少有吻合支,因而不容易建立侧支循环。静脉系统的吻合支比较丰富,一旦阻塞后容易建立侧支循环。但较大的静脉,如下腔静脉等吻合支也较少,一般情况下不容易建立侧支循环。
❷血管阻塞的速度较缓慢。如血管阻塞的速度发生得快(如门静脉血栓形成时),则侧支循环往往不能充分地及时建立。如果血管阻塞是逐渐发生的(如肝硬变引起的门静脉血流受阻时),侧支循环则容易建立。
❸吻合支血管正常。例如当冠状动脉粥样硬化引起局部心肌缺血时,若吻合支血管也同样有动脉粥样硬化的病变,则侧支循环也不易有效地建立。
侧支循环的建立是渐进性的,吻合支的血管在开放过程中会发生一系列的适应性变化。起初由于血管阻塞的局部组织发生缺氧,在酸中毒的刺激下,吻合支的血管最早表现为血管壁平滑肌张力的松弛,随即血管扩张、延长而变弯曲,使原来不易查见的血管变为清楚可见。例如兔股动脉被血栓阻塞后,数日内即可见吻合支动脉的扩张;又如狗的实验性冠状动脉阻塞后,吻合支动脉的扩张可达原有直径的30倍。随着血管的扩张及血流量的增加,其血管壁也相应的增厚。
侧支循环的建立具有代偿意义,对机体是有利的。充分而有效的侧支循环可使动脉阻塞后局部组织不致遭受供血不足,静脉阻塞后局部组织不致发生淤血。但由于侧支循环时侧支血管的高度扩张,管壁比较薄弱,在受到机械性或炎性因素作用下,容易发生破裂出血。这些出血可以是小量的,如门静脉侧支循环引起的痔静脉破裂出血:有时却可以引起大量的致命性出血,如门静脉侧支循环引起的食管下段静脉破裂出血。侧支循环的动脉扩张,有时可因局部管壁薄弱而形成动脉瘤。例如先天性主动脉缩窄患者,脊髓动脉形成侧支循环时,其脊髓前动脉可发生局部扩张,形成动脉瘤。该动脉瘤穿破时也引起致命性大出血。
冠状动脉的侧支循环 常发生于冠状动脉粥样硬化引起的冠状动脉狭窄或继发血栓形成时。此时原有的冠状动脉分支间吻合支的管腔可以发生扩张和管壁增厚。冠状动脉侧支循环的建立,可以有以下三个途径:
❶壁内吻合: 这是主要的侧支循环途径。正常时,在同一侧冠状动脉分支间就有吻合支存在。这些吻合支直径为0.5~1mm,见于心肌的深层,以左心室及室中隔为最常见。至于正常的左、右冠状动脉间是否有吻合支曾有争论。近年多数学者认为这种吻合支也是存在的,它见于直径40μm以下的动脉分支。但也有人认为这种吻合支还可见于直径100~200μm,甚至350μm的动脉间。在冠状动脉阻塞时,冠状动脉分支间的壁内吻合起着重大的代偿作用。
❷心腔吻合: 由心最小静脉、心肌窦状隙及动脉心腔血管三部分组成。心最小静脉是连接心壁静脉和毛细血管与心腔的小静脉,多见于右心室壁层。心肌窦状隙是由冠状动脉小分支和毛细血管的血液汇集后形成的薄壁血管网。动脉心腔血管是连接冠状动脉小分支与心腔之间的血管,在它靠近心内膜时,其管壁失去平滑肌而呈小静脉样结构,而它在心肌的一段又具有典型的小动脉肌层,故其结构与动脉吻合支相似。正常时冠状动脉的血液约有60%流经毛细血管,然后汇集到冠状静脉再经冠状窦注入右心房,其余40%的血量经上述途径直接进入各心腔。当冠状动脉阻塞时,心腔内血液可沿上述三个途径逆流到心肌,在一定程度上营养心肌组织。
❸心外吻合: 冠状动脉的心房支和心包的分支与胸廓内动脉的心包支以及自主动脉发出的前纵隔支、心包支、支气管支、膈上下支、肋间支和食管支等都有广泛的吻合支,在冠状动脉分支阻塞时也能起一定侧支循环的代偿作用。
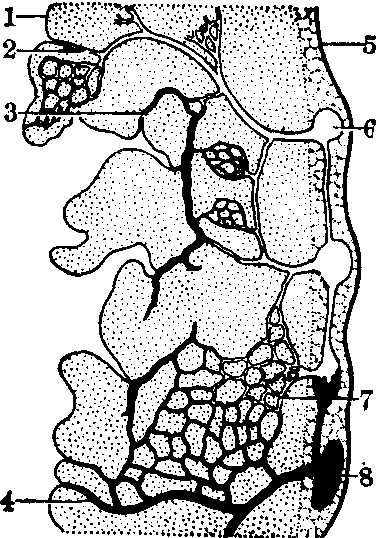
图1 心肌壁内血管间联系1. 心内膜; 2. 动脉心腔血管; 3. 心肌窦状隙; 4.心最小静脉; 5. 心外膜; 6.冠状动脉; 7. 毛细血管;8. 冠状静脉
门静脉的侧支循环 门静脉血流受阻时,如果阻塞是逐渐发生的,门静脉与腔静脉间的吻合支将扩张,通过侧支循环,可使大部分血液不经肝脏而流入右心室。常见的阻塞原因是肝内性的,即见于肝硬变时。正常时门静脉的血液大约全部都进入肝脏,肝硬变时可以仅有13%的门静脉血液进入肝脏,其余大部分血液经侧支静脉直接流入右心。
门静脉血流受阻时的侧支循环主要有以下几个途径,其中前三条途径是主要的。
❶沿胃冠状静脉(即胃左静脉)及胃短静脉的食管静脉,通过食管静脉丛与奇静脉的食管静脉吻合后,再经奇静脉与半奇静脉流入上腔静脉,此时,位于食管下段及胃贲门部的粘膜下静脉丛发生曲张。食管下段静脉曲张,可因食物的摩擦作用或胃液倒流的腐蚀作用而破裂,严重时可发生致命性大出血。肝硬变患者约15%死于食管下段静脉破裂而引起的大出血,另35%死于食管静脉破裂大出血后诱发的肝功能衰竭。
❷通过门静脉左支的脐旁静脉,经脐周静脉网后在深层与腹壁上静脉和腹壁下静脉吻合,在浅层与腹壁浅静脉和胸腹壁静脉吻合,然后分别流入上、下腔静脉。脐周静脉网的怒张,临床称为“蛇发头”,是门静脉血流受阻的重要体征之一。此外,在扩张的腹壁静脉处还可听到杂音,触诊时感到震颤,即为Cruveilhier-Baumgarten综合征。
❸沿肠系膜下静脉的直肠上静脉,在直肠下端与髂内静脉的直肠下静脉吻合。门静脉高压时,直肠下端静脉曲张可引起痔核形成及便血症状。
❹在很少见的情况下通过未闭合的静脉导管,将门静脉左支的血液直接流入下腔静脉。
❺肝的Sappey小静脉(由肝包膜到横膈的小静脉)及胰、十二指肠和升、降结肠的小静脉,经腹膜后静脉丛与肾囊静脉、膈下静脉和奇静脉的小支互相吻合,将血液带到上腔静脉。
❻脾静脉及胃肠道的小静脉通过Retzius静脉(腹壁后的静脉) 与下腔静脉及其腹膜后的静脉分支相连,将血液输入下腔静脉。
❼经过脾静脉或横膈、胰、左肾上腺及胃的静脉小分支,流入左肾静脉,再至下腔静脉。
❽1961年Shoidon等人在肝硬变患者脾内注射同位素85Kr,发现门静脉和肺血管之间有吻合支,门静脉的血液可经肺静脉直接回流入左心房。患者可出现紫绀及杵状指等症状及体征。
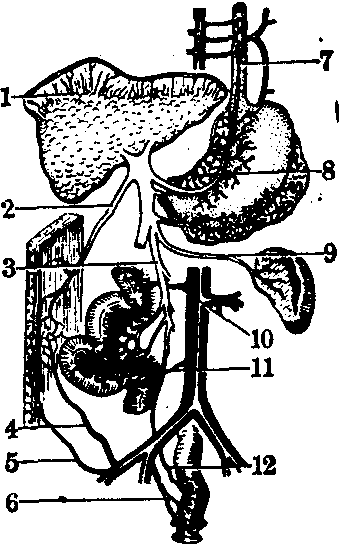
图2 门静脉的侧支循环1. Sappey小静脉; 2.脐旁静脉; 3. 肠系膜下静脉; 4. 腹壁下静脉;5.腹壁浅静脉; 6.直肠下静脉; 7.食管静脉丛;8.胃冠状静脉; 9.脾静脉; 10. 肠系膜下静脉;11. Retzius静脉; 12.直肠上静脉
脑动脉的侧支循环 脑的各动脉间有许多吻合支。在动脉粥样硬化、闭塞性动脉内膜炎等情况下,由于这时的动脉阻塞是逐渐发生的,脑的供血不足可通过侧支循环而获改善。
脑的动脉侧支循环可有以下几种途径:
❶颈内动脉与基底动脉间的吻合: 在胚胎早期时二者之间有三条血管相连,即三叉神经动脉、听神经动脉及舌下神经动脉。出生后这三条血管即退化。如不退化,则可作为侧支循环存在。
❷大脑基底动脉环(Willis环):大脑前动脉及大脑中动脉起始于颈内动脉,大脑后动脉来源于脊椎动脉的基底动脉。左、右大脑前动脉之间以前交通动脉相连,大脑中动脉与大脑后动脉之间以后交通动脉相连。如此在脑底部(脚间池内)连成不规则七边形的动脉环。当这动脉环中的一支动脉发生阻塞时,可通过动脉环的侧支循环来代偿。
❸软脑膜侧支循环: 除大脑动脉环外,各动脉在大小脑的表面还有许多吻合支,这种吻合支可以是末端间的直接吻合,或为分支间的交通支。分支间的交通支吻合常见于不同的动脉主干间的分支而罕见于同一动脉主干的分支间。大脑前动脉与大脑中动脉间及大脑中动脉与大脑后动脉间的吻合支较丰富。大脑前动脉与大脑后动脉间也可有少数吻合支。小脑表面的软脑膜血管吻合支可见于小脑各动脉分支间及两侧的相对应的小脑之间。这种吻合支往往比大脑更为丰富。
此外,当结扎基底动脉时,用有色物质的注射法证明基底动脉的脑桥支与大脑后动脉间也有吻合支存在。
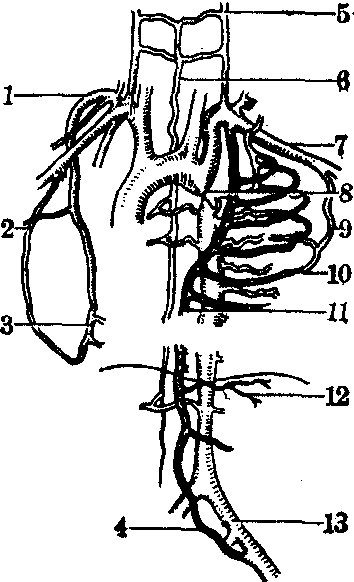
图3 先天性主动脉瓣狭窄时的主动脉侧支循环
1. 颈横动脉; 2. 肩胛动脉; 3. 至肋间动脉; 4.腹壁下动脉; 5. 椎动脉;6. 脊髓动脉支: 7. 锁骨下动脉; 8. 主动脉缩窄部; 9.胸外侧动脉; 10.肋间动脉; 11. 胸廓内动脉; 12. 肌膈动脉; 13.髂外动脉
主动脉的侧支循环 发生于先天性主动脉缩窄时。缩窄部发生在动脉导管开口的远端,而动脉导管已闭锁。此时起主要作用的侧支循环是由主动脉弓发出的锁骨下动脉及其分支,如肩胛动脉、胸廓内动脉等均大大扩张,呈曲张状态,以与降主动脉的分支如肋间动脉、腹壁深动脉相吻合。其吻合支大致可分为三组:
❶通过锁骨下动脉的颈横动脉,胸外侧动脉及肩胛上、下动脉的分支与胸主动脉的肋间动脉吻合。
❷通过胸廓内动脉的分支腹壁上动脉、肌膈动脉及肋间动脉前支等与胸主动脉的肋间动脉、膈上动脉及髂外动脉的腹壁下动脉吻合。
❸通过脊椎动脉的脊髓支与主动脉间动脉分支发出的脊髓动脉吻合。
- 囿限是什么意思
- 囿驼罗是什么意思
- 圀是什么意思
- 圁是什么意思
- 圂是什么意思
- 圂城是什么意思
- 圂忌日是什么意思
- 圃是什么意思
- 圃三是什么意思
- 圃亭是什么意思
- 圃人是什么意思
- 圃内整形是什么意思
- 圃囿令是什么意思
- 圃囿署是什么意思
- 圃師是什么意思
- 圃斜人过迹,阶静鸟行踪。是什么意思
- 圃暖芝台秀,岩春乳管圆。是什么意思
- 圃烟是什么意思
- 圃珖岩馆诗钞是什么意思
- 圃田是什么意思
- 圃畦是什么意思
- 圃羞官是什么意思
- 圃老是什么意思
- 圃臣是什么意思
- 圃草是什么意思
- 圃薮是什么意思
- 圄是什么意思
- 圄囹是什么意思
- 圄开空虚是什么意思
- 圄犴是什么意思
- 圄空是什么意思
- 圅是什么意思
- 圅皇父鼎是什么意思
- 圆是什么意思
- 圆
.jpg)
.jpg) 是什么意思
是什么意思 - 圆
.jpg)
.jpg) 是什么意思
是什么意思 - 圆
 [t
[t it
it i]是什么意思
i]是什么意思 - 圆㮯㮯是什么意思
- 圆三回四是什么意思
- 圆上圆是什么意思
- 圆不垄𡵝是什么意思
- 圆不子儿子儿是什么意思
- 圆不拢耸是什么意思
- 圆不楞是什么意思
- 圆不楞登是什么意思
- 圆不楞的是什么意思
- 圆不浪浪是什么意思
- 圆不溜丢是什么意思
- 圆不溜球是什么意思
- 圆不溜秋是什么意思
- 圆不滚滚是什么意思
- 圆丘是什么意思
- 圆丘图是什么意思
- 圆丘山是什么意思
- 圆丢丢是什么意思
- 圆丢丢儿是什么意思
- 圆中是什么意思
- 圆中中是什么意思
- 圆么帝儿是什么意思
- 圆乎是什么意思