下丘脑激素hypothalamic hormone
又称下丘脑调节性多肽(hypothalamic regulatory polypeptide)。下丘脑某些兼有内分泌功能的神经细胞所分泌的多种肽类激素。分泌此类激素的神经细胞称为肽能神经元。下丘脑肽能神经元的纤维末梢正中隆起,释放出的激素进入附近的毛细血管,通过垂体门脉系统到达腺垂体,调节腺垂体激素的合成与释放。现已确定的下丘脑激素有:促甲状腺激素释放激素(TRH);促性腺激素释放激素(GnRH);生长激素释放抑制激素(GIH)和生长激素释放因子 (GRF);促皮质素释放因子(CRF);催乳素释放抑制因子(PIF)和催乳素释放因子(PRF);促黑素细胞激素释放抑制因子(MIF)和促黑素细胞激素释放因子(MRF)。下丘脑视上核和室旁核所产生的抗利尿素和催产素(见“神经垂体激素”)。
下丘脑激素
下丘脑的某些神经细胞兼有分泌激素的作用,这些激素可称为神经激素; 下丘脑神经激素的化学本质均属多肽,因此也可称为“下丘脑调节性多肽”(HRP)。它们通过垂体门脉系统被运输到腺垂体,促进或抑制各自相应的靶细胞释放出某些激素。下丘脑的视上核和室旁核所产生的激素加压素和催产素则沿垂体神经束运输到神经垂体而贮存,由神经垂体分泌到血循环中去,因此将这两种激素归属于垂体激素。
下丘脑分泌到垂体门脉系统血液中去的激素总的可分为两大类,即释放激素(RH)和释放抑制激素(RIH)。目前已经确定的主要有下列九种: 促肾上腺皮质激素释放激素(CRH)、促甲状腺激素释放激素(TRH)、生长激素释放激素 (GHRH,GRH)、生长激素释放抑制激素(GHRIH,GRIH,SS)、黄体生成素释放激素(LHRH,LRH)、催乳素释放激素(PRH)、催乳素释放抑制激素(PRIH,PIH)、黑(素细胞)刺激素释放激素(MRH)、黑(素细胞)刺激素释放抑制激素(MRIH,MIH)。上述激素中,TRH、LRH和GH_RIH三种都已经分离提纯,氨基酸顺序亦已确定,目前已能人工合成并应用于临床。
促甲状腺激素释放激素 是下丘脑激素中最早(1969)被提纯的。是一种三肽: 焦谷-组-脯胺。TRH可促进腺垂体释放TSH,此外并也能促进催乳素的释放。在腺垂体分泌TSH细胞的细胞膜上有TRH的受体。近年研究指出,TRH的作用不仅限于对垂体,尚有对中枢神经系统的直接作用,例如有抗抑郁的作用等。
TRH的N端的谷氨酸的环化成焦谷氨酸和C端脯氨酸的酰胺化是活性所必需的成分。
黄体生成素释放激素 可促进腺垂体释放LH和FSH,对LH释放的促进作用强于对FSH。在下丘脑中是否另外还有一种以促进FSH释放为主的释放激素,至今尚有争论。LRH是十肽,N端也是焦谷氨酸: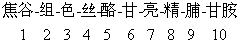
近年关于LRH结构与功能的研究非常活跃。改变其中某些氨基酸残基将引起活性的改变,例如甘6若用D-丙氨酸代替可使活性增强至4倍,若用芳香族D-氨基酸代替甘6,活性还可更强,例如D-色氨酸代替可使活性增强至36倍。这些强力的类似物中某些已试用于临床(不育症)。另一方面,某些氨基酸残基的改变,例如组2和色3用其他氨基酸代替则将大大降低它的活性,成为LRH的拮抗物,可作为避孕药物,例如[D-苯丙2,D-色3,D-苯丙6]·LRH是一种最强的拮抗物。
生长激素释放抑制激素和生长激素释放激素 在正常情况下,控制垂体生长激素分泌的主要是GHRIH,GHRH的作用不大。
GHRIH是十四肽,结构如下:
GHRIH抑制腺垂体分泌生长激素,并亦能抑制TSH、胰岛素以及胰高糖素的分泌。除下丘脑外、中枢神经的其他部分和胃肠道及胰腺也能合成GHRIH,其中尤以胰腺、胰腺中的D细胞可以合成多量的GHRIH。
在结构与功能的研究方面所得的结论是GHRIH结构中的苯丙6、色8和赖9是必需的。
曾有人从下丘脑中分离出一种十肽,认为是GHRH,但后来被否定。至今尚未分离出真正的GHRH。
促肾上腺皮质激素释放激素 虽然CRH是下丘脑中最先被描述的一个激素,但至今尚未分离得到纯粹的CRH,它可能是一个小肽。曾从下丘脑分离得到二种物质,均具促进垂体ACTH释放的活性,一个和αMSH的结构有关,另一个和加压素的结构有关。
催乳素释放抑制激素和催乳素释放激素 在正常情况下,控制垂体催乳素分泌的主要是PRIH,PRH的意义不大。PRIH对于防止催乳素的大量分泌具有重要意义,例如下丘脑病变、垂体柄损伤等情况下常能引起催乳素的分泌增多而引起泌乳。PRH促进催乳素分泌的效力比TRH小得多。
黑刺激素释放抑制激素和黑刺激素释放激素 从下丘脑已分离出两种短肽,三肽和五肽,有抑制垂体分泌黑(素细胞)刺激素 (MSH)的作用,分别称为MRIHI和MRIH Ⅱ,后者的活性很低,仅及前者的1/1000,结构见下:
MRIH Ⅰ: 脯-亮-甘胺
MRIH Ⅱ: 脯-组-苯丙-精-甘胺
MRIH Ⅰ的结构和催产素的C端三个氨基酸残基顺序完全相同,催产素受下丘脑某个酶系的作用可以分解产生MRIHI。
MRH也是一个短肽,它的结构为: 半胱-酪-异亮-谷胺-门胺。
但上述几种短肽在哺乳动物中的生理意义均未定论。
其他下丘脑激素 例如P物质(简称P)、神经降压素、舒血管肠肽(VIP)等在下丘脑中均有发现。这几种激素以及上面提到的GHRIH除在下丘脑外,在胃肠道粘膜及胰腺的某些细胞中也有分泌,因此常称之为 “脑肠肽类”(见“胃肠道激素”条)。
下丘脑激素调节垂体前叶激素的分泌,而其本身又受神经体液因素调节,例如手术和创伤等引起的应激反应通过外周传入神经而影响到下丘脑的激素分泌,高级神经活动如精神紧张和焦虑等可引起下丘脑激素分泌增多。体液因素的调节则主要是外周内分泌腺所分泌的激素的负反馈作用,例如肾上腺皮质激素可抑制下丘脑CRH的分泌。此外,近年的研究还证明,神经介质,主要是儿茶酚胺类和5-羟色胺,对下丘脑激素的分泌起着调节作用,例如多巴胺可使下丘脑分泌LRH和PRIH显著增多,5-羟色胺则相反。
下丘脑激素
下丘脑有调节垂体前叶分泌激素的功能。在下丘脑的提取物中已分离提纯有兴奋或抑制垂体前叶激素分泌的物质,称为促垂体激素,包括释放因子(激素)和抑制因子(激素)两大类。“激素”和“因子”的含意不同,凡已分离提纯,化学结构已阐明,又能人工合成,其生理、生化性能大部已明确的称为“激素”,仅知其生理效应,而生化上未提纯,结构尚未弄清的称为“因子”。目前已知有两个释放激素及一个释放抑制激素;
❶促甲状腺激素释放激素(TRH);
❷黄体生成激素释放激素(LRH);
❸生长激素释放抑制激素(GHIH,SS)。其结构已知分别为3肽、10肽和14肽,并已人工合成 (详见有关条目)。下丘脑释放或释放抑制因子有:生长激素释放因子(GHRF),泌乳素释放因子(PRF),泌乳素抑制因子(PIF)及促肾上腺皮质激素释放因子 (CRF)。此外,黑素细胞刺激素释放因子 (MRF)及黑素细胞刺激素释放抑制因子(MIF),虽曾从牛下丘脑提出,但在人类外周循环中并无黑素细胞刺激素存在(见“垂体激素”条),因此对下丘脑是否有MRF或MIF的分泌,很多学者持怀疑态度。此外因LRH同时也刺激卵泡刺激素(FSH)的释放,而迄今尚未能证明另有一FSH释放因子的存在,故目前一般认为LRH即是FSH释放因子,而称为促性腺激素释放激素(GnRH)。下丘脑尚分泌二种垂体后叶激素即抗利尿激素和催产素,均为9肽(见有关条目),经神经轴突输送至后叶而储存于该处。此外,下丘脑还产生加压催产素、内啡肽、脑啡肽、P物质及神经降压素等激素(详见有关条目)。现将目前比较肯定但结构尚未明确的下丘脑促垂体前叶因子的有关生化、生理及调节等概述如下:
(1)生长激素释放因子(GHRF): 尽管有证据表明有刺激生长激素的下丘脑GHRF存在,但迄今尚未被分离提纯,因而其化学结构未明。GHRF存在于下丘脑腹内侧核,电刺激该处5分钟即可引起血浆GH含量升高。正中隆起的提取物也可使实验动物的GH含量升高。GHRF的分泌和调节: 于下丘脑内底部及其相邻之外侧区有糖感受器,低血糖可使之兴奋而导致GHRF-GH的分泌。肾上腺素(A)和去甲肾上腺素(NA)刺激α-受体兴奋腹内侧核,使GHRF-GH分泌增多,而α-肾上腺素能抑制剂如酚妥拉明则可抑制GHRF-GH的分泌,加压素、L-精氨酸、胰高糖素等均作用腹内侧核而使GHRF-GH分泌增多,当阻断α-受体后,它们的刺激作用即消失、β-肾上腺素能兴奋剂可抑制腹内侧核,使GHRF-GH分泌减少。L-多巴经脱羧转化为多巴胺后,导致属多巴胺能神经的弓状核引起GHRF-GH的分泌,且不被高血糖所抑制,氯丙嗪系节后多巴胺受体的抑制剂,能抑制GHRF-GH的释放。边缘系统的神经末梢属5-羟色胺能,终止于正中隆起,当出现睡眠慢波时,5-羟色胺生成增多即兴奋该神经末梢而促进GHRF-GH的分泌。致热源能促进GHRF-GH分泌也可能是通过这一系统。应激和休克时GHRF-GH有明显升高,其作用可能是通过神经因素。垂体分泌GH过多后,可通过负反馈抑制下丘脑GHRF的释放。
(2) 泌乳素释放因子和泌乳素释放抑制因子: 在动物与人类中均证明有调节泌乳素 (PRL)分泌的PRF和PIF,但尚未被提纯。TRH能刺激PRL分泌,曾疑为PRF,以及其他一些物质如吗啡肽、β-内啡肽、脑啡肽等也具有促进泌乳素释放的作用,但已被证明都不是生理性的PRF。在正常情况下,PIF占主导地位。故破坏下丘脑或切断垂体柄可引起PRL的分泌增多,而下丘脑提取物与离体垂体细胞培养能抑制其释放PRL。PIF不仅存在于下丘脑,也广泛存在于大脑皮质、丘脑、中脑、小脑等部位。多巴胺与多巴胺能物质如肾上腺素、去甲肾上腺素、多巴胺可抑制PRL分泌,5-羟色胺刺激PRL分泌。L-多巴、溴隐亭为实验中最有效的PRL抑制剂,而多巴胺拮抗剂则是PRL的强力刺激物。多巴胺或儿茶酚胺类物质,对垂体具有直接抑制分泌PRL的作用,在垂体门脉血中浓度较高,为此认为多巴胺即系生理性的PIF。胆碱能物质(如卡巴可)能抑制PRL,其受体大概属蕈毒碱类型,可为低浓度阿托品逆转。γ-氨基丁酸(GABA),能抑制PIF分泌并降低由一碘酪氨酸(MIT)、奋乃静、氯丙嗪、舒必利(sulpiride)等所增高的PRL。实验提示GABA能直接抑制垂体分泌PRL。某些胺类在活体试验中能刺激PRL分泌,但离体试验无此作用,提示作用部位在中枢神经。肾上腺素能物质如苯肾上腺素和可乐宁能使血浆PRL升高,这一作用能为α-肾上腺素能阻滞剂如苄胺唑啉等所阻断。5-羟色胺能刺激释放PRF,具有丰富色氨酸的视交叉上区可能即有PRF分泌神经源,在应激时释放PRF。而注射组胺受体阻滞剂如苯海拉明等可抵消PRL的分泌。
(3)促肾上腺皮质激素释放因子: 这是一个最早 (于1954年) 观察到的下丘脑促垂体激素。神经垂体提取物中至少有4个具有CRF活力的小肽,即加压素; 与加压素分子相似的β-CRF,与α-MSH(黑素细胞刺激素)相似的α1-CRF及α2-CRF。1981年自下丘脑分离到一个有41个氨基酸的多肽,并已人工合成,在活体或离体实验中均具有CRF的活性。CRF的浓度在下丘脑正中隆起处最高,下丘脑基部神经节次之,而下丘脑背部及前部神经节含量最少。此外,也有少量存在于丘脑及大脑皮质。在神经纤维中CRF可能存在于末梢的颗粒中。CRF的主要生理作用为促进促肾上腺皮质激素(ACTH)的分泌,肾上腺糖皮质激素对ACTH的分泌有抑制性反馈作用,但其作用部位是在下丘脑抑垂体,或二者兼有,尚未定论。儿茶酚胺,对CRF、ACTH有抑制作用,可抑制严重刺激所引起的ACTH分泌增多。利血平先引起ACTH释放,然后阻断其对应激的分泌反应,并引起下丘脑CRF含量下降,其机理可能是利血平先造成儿茶酚胺类的耗竭而使其对下丘脑CRF的抑制作用被取消,尔后则引起CRF储量的耗竭。血清素(5-羟色胺)可促进CRF-ACTH的分泌,抗血清素药物如赛庚啶则可抑制CRF-ACTH的分泌。
下丘脑促垂体激素调节垂体前叶激素,其本身又受神经、体液等因素的控制调节:
❶反馈调节: 外周内分泌对下丘脑-垂体的相应激素起反馈调节,谓之长反馈调节,其作用部位随不同激素而有区别,如肾上腺皮质激素,性激素作用以下丘脑为主,垂体次之,而甲状腺激素则主要作用于垂体。此外,外用激素还可作用于更高的神经中枢。外周激素的作用往往为负反馈,即当外周激素血浓度增高时,反馈抑制下丘脑-垂体相应激素的分泌,结果使外周激素保持在一个相对稳定的水平。但某些外周激素除负反馈外,尚可有正反馈作用,如性激素,在月经周期中期,雌激素升高时反馈促进促性腺激素的急剧大量分泌以造成排卵(见“黄体生成激素释放激素”条)。垂体激素对下丘脑相应激素也具有反馈调节作用,一般属负反馈,称为短反馈。
❷神经调节: 高级神经系统活动,如紧张、焦虑或手术、创伤等应激情况,以及光、声、气味等感觉均能通过传入神经,经中脑网状结构和大脑边缘系统而影响下丘脑的内分泌功能。
❸神经递质的调节:影响下丘脑促垂体激素分泌的神经递质主要为单胺类,包括儿茶酚胺(多巴胺及去甲肾上腺素)和吲哚胺(包括5-羟色胺和退黑素)。例如去甲肾上腺素可刺激α-受体促进GH分泌。5-羟色胺亦能刺激GH分泌,故可用其阻滞剂赛庚亭治疗肢端肥大症。去甲肾上腺素有抑制CRF的分泌作用。5-羟色胺能刺激CRF释放,故可用赛庚亭治疗皮质醇增多症。多巴胺能药物溴隐亭可兴奋PIF的释放,从而抑制PRL的分泌,以治疗溢乳症。去甲肾上腺素合成与贮存受利血平、氯丙嗪等抑制后可使PIF降低,PRL分泌增多,以致溢乳。多巴胺可明显刺激LRH释放,从而促进垂体促性腺激素(GnH)的分泌。血清素和腿黑素的作用与多巴胺相反。为此,儿茶酚胺和吲哚胺两者之间的平衡,可能决定垂体(GnH)的释放速率。
- 陶茂林是什么意思
- 陶范是什么意思
- 陶菊隐是什么意思
- 陶菊隐是什么意思
- 陶菊隐是什么意思
- 陶菲格·哈基姆是什么意思
- 陶菲格·哈基姆是什么意思
- 陶菲格·哈基姆是什么意思
- 陶萍(原名吴宗瑞)是什么意思
- 陶萸江先生全集是什么意思
- 陶葆楷是什么意思
- 陶葆荪是什么意思
- 陶薰炉是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知是什么意思
- 陶行知传是什么意思
- 陶行知全集是什么意思
- 陶行知全集是什么意思
- 陶行知创立晓庄学校是什么意思
- 陶行知创造教育思想是什么意思
- 陶行知和儿童文学是什么意思
- 陶行知年谱是什么意思
- 陶行知幼儿教育的理论与实践是什么意思
- 陶行知教育学是什么意思
- 陶行知教育思想理论和实践是什么意思
- 陶行知教育论著选是什么意思
- 陶行知环行世界录是什么意思
- 陶行知的“生活教育”思想提出是什么意思
- 陶行知的德育思想是什么意思
- 陶行知的生平及其学说是什么意思
- 陶行知研究在海外是什么意思
- 陶行知纪念馆是什么意思
- 陶行知论普及教育是什么意思
- 陶行知读书处是什么意思
- 陶行知青少年时代的故事是什么意思
- 陶西格是什么意思
- 陶西格是什么意思
- 陶诗及东坡和陶诗评注是什么意思
- 陶诗归园田居横披是什么意思
- 陶诗言是什么意思
- 陶诗言是什么意思